Вторичная гипертензия
- 24 Июля, 2018
- Кардиология
- Анастасия Бердникова
В последнее время чаще возникают случаи обращения людей с повышенным артериальным давлением за помощью в больницу. Данное состояние диагностируется медицинскими работниками как вторичная артериальная гипертензия. Оно возникает по причине сбоя в работе сердца, аорты или почек. Установлено, что вторичную гипертензию вызывает более пятидесяти различных заболеваний. Данная патология проявляет себя очень активно, поэтому значительно снижает качество жизни человека.
Определение
Вторичная гипертензия — что это такое? Данное заболевание является весьма распространенным. Вторичная артериальная гипертензия — это постоянное повышение уровня артериального давления до 140 на 90 мм рт. ст. Данная реакция организма зачастую провоцируется заболеваниями сердца, сосудов и почек. Эти органы непосредственно участвуют в нормализации артериального давления. Почки контролируют объем жидкости вне клеток, содержание электролитов и натрия в организме. Если происходит сбой в их работе, то начинает проявляться гипертония. Другое название этого заболевания – симптоматическая артериальная гипертензия. Данная патология развивается плавно, без внезапных появлений признаков заболевания.
Зона риска
Заболевания, из-за которых возникает артериальная гипертензия, не всегда известны. Чаще всего проблема протекает без видимых признаков, из-за чего очень сложно вычислить данные изменения в организме. Существуют определенные категории людей, которые в наибольшей степени подвержены заболеванию:
- Возраст старше 60 лет.
- Малоподвижный образ жизни.
- Пристрастие к никотину.
- Злоупотребление алкоголем.
- Прием наркотических препаратов.
- Наличие хронической патологии других органов.
- Злокачественные опухоли.
- Патология эндокринной системы (в том числе сахарный диабет, гипертиреоз).
- Менопауза у женщин.
- Бесконтрольный прием лекарственных средств (в том числе гормонов).
- Генетическая предрасположенность к заболеванию.
Причины вторичной артериальной гипертензии
Она появляется по причине наличия у человека определенных заболеваний и сбоев в работе внутренних органов. В настоящее время специалистами установлено несколько видов вторичных артериальных гипертоний: нейрогенная гипертензия, почечная гипертензия, эндокринная гипертензия, лекарственная гипертензия, гемодинамическая гипертензия.
Почечная гипертензия
Данная патология является самым часто встречаемым у пациентов видом вторичной артериальной гипертензии. Она может возникать при воспалительных процессах в почках или при нарушении их работы. При недостаточном кровоснабжении органа вырабатываются особые элементы, поднимающие артериальное давление. Выделяются следующие причины данного заболевания:
- Онкологические болезни.
- Диабетическая нефропатия.
- Гематомы в зоне поясницы.
- Сужение кровеносных сосудов.
- Волчаночный нефрит.
- Тромбозы.
- Хронический пиелонефрит.
- Поликистоз почек.
В самом начале болезни давление в пределах нормального. Если вовремя не установить проблему, то в почечных тканях происходят патологические изменения, ухудшающие общее самочувствие человека.
Эндокринная гипертензия
Это заболевание появляется в результате сбоя в работе органов внутренней секреции. Выделяют следующие причины заболевания:
- Увеличение концентрации катехоламина, глюкокортикоидов, СТГ и АКТГ.
- Адреногенитальный синдром.
- Гипертиреоидизм.
- Разнообразные опухоли.
- Феохромоцитома.
- Период менопаузы у женщин.
Нейрогенная гипертензия
Данное заболевание вызывается нарушениями в работе центральной нервной системы. Эта проблема сопровождается следующими признаками: тахикардия, увеличенное потоотделение, кожная гипертермия, судороги, головные боли. Причинами нейрогенной гипертензии считаются:
- Инсульт.
- Энцефалит.
- Онкологические заболевания.
- Повышенное черепно-мозговое давление.
- Дыхательный ацидоз.
- Черепно-мозговая травма.
- Ишемическая болезнь сердца.
- Бульбарный полиомиелит.
Гемодинамическая гипертензия
Эта болезнь появляется из-за патологии кровеносных артерий и сердца. Увеличенный показатель систолического давления является основным симптомом гемодинамической гипертензии. Провоцируют болезнь следующие изменения в организме:
- Аневризма аорты.
- Порок сердца.
- Сужение аорты.
- Сердечная недостаточность.
Лекарственная гипертензия
Заболевание провоцируется неправильным приемом определенных препаратов. Чаще всего лекарственная гипертензия возникает при использовании нестероидных противовоспалительных средств, циклоспорина, оральных контрацептивов.
Симптомы заболевания
Проявления вторичной артериальной гипертензии у всех людей схожи. Протекает болезнь со следующими симптомами:
- Усталость и недомогание.
- Боль в сердце.
- Тошнота и рвота.
- Повышенное потоотделение.
- Головокружение и головная боль.
- Повышение температуры тела.
- Тяжесть в голове и шум в ушах.
- Мелькание мушек перед глазами.
- Нарушение зрения.
- Одышка при физических нагрузках.
При появлении этих признаков следует сразу обращаться к врачу, который проведет осмотр, назначит анализы и направит на дополнительные обследования. После чего специалист сможет поставить правильный диагноз и провести необходимый курс терапии.
Осложнения
Если не лечить вторичную артериальную гипертензию, то это может привести к следующим осложнениям:
- Стенокардия.
- Кровоизлияние в мозг.
- Гипертоническая энцефалопатия.
- Хроническая почечная недостаточность.
- Аритмия.
- Инфаркт миокарда.
- Хроническая сердечная недостаточность.
Что делать?
Диагностика вторичной артериальной гипертензии включает следующие лабораторные исследования, назначенные пациенту:
- Общий анализ мочи.
- Биохимический и общий анализы крови (в том числе для определения количества тромбоцитов).
- Анализы мочи по Нечипоренко и Зимницкому.
Для точного установления диагноза вторичной артериальной гипертензии врачу необходимо собрать всю информацию о перенесенных ранее болезнях и осмотреть пациента. После этого специалист направляет на различные обследования и назначает анализы, которые помогут определить причину вторичной артериальной гипертензии.
Дополнительные инструментальные обследования включают:
- Изучение глазного дна.
- ЭКГ.
- УЗИ.
- Ангиография сосудов.
- Суточное мониторирование артериального давления.
- Рентген легких, почек, костей.
- Радионуклидное обследование.
Лечение вторичной артериальной гипертензии: рекомендации
Методы терапии будут зависеть от причины болезни. Выбор конкретной схемы лечения остается за врачом. Только опытный доктор сможет выставить верный диагноз и провести терапию с учетом всех имеющихся данных.
Традиционное лечение вторичной артериальной гипертензии не очень эффективно, поскольку снижение давления происходит крайне медленно. Поэтому сначала стоит излечить причину этой болезни.
Если вторичная артериальная гипертензия возникла в результате приема каких-то лекарственных препаратов, то необходимо сразу же прекратить их принимать.
Данное заболевание лечится хирургическим путем тогда, когда имеются какие-либо новообразования головного мозга. При инсульте симптоматическая артериальная гипертензия лечится консервативным способом.
В случае с опухолями надпочечников и почек, а также почечными аномалиями используют оперативный способ лечения. Антибактериальные процедуры проводят при воспалениях в почках.
Гормональными средствами устраняется сбой в работе щитовидной железы, так как лекарства способны привести в норму количество гормонов в организме.
При пороках развития мышц сердца применяется кардиохирургический метод лечения, а при сердечной недостаточности – коррекционный.
Кроме того, необходимо устранить такой симптом вторичной артериальной гипертензии, как критически высокое артериальное давление. Для этого рекомендуется применять лекарственные средства, которые снижают давление: ингибиторы АПФ, бета-блокаторы, диуретики, антагонисты кальция. Обязательно используются гипотензивные медикаментозные препараты центрального воздействия. Для каждого человека назначается определенное индивидуальное лечение, которое требуется неукоснительно соблюдать.
В комплексе с применением консервативных методов лечения можно использовать народные средства лечения заболевания, которые снижают риск появления осложнений.
Очень полезным средством для людей с повышенным давлением являются ванны с травами для расслабления. Чтобы приготовить смесь, нужно взять почки березы, пустырник, хмель и липу. Затем следует поместить эти травы в трехлитровую емкость с кипятком. После чего данную жидкость выливают в ванну, которую принимают определенное количество времени.
Настойка из валерианы отлично помогает для успокоения нервной системы. Для ее приготовления следует 100 гр. корней валерианы залить одним литром кипяченой воды. Затем нужно процедить и остудить настой. Пить его каждый день по два стакана, разделяя на порции.
Профилактика
Важной чертой профилактики вторичной артериальной гипертензии является устранение причины, которая вызывает этот синдром. Рекомендуется отказаться от вредных привычек и начать вести здоровый образ жизни. При повышенном артериальном давлении человеку следует контролировать его с помощью лекарственных средств.
Уменьшить риск возникновения симптоматической артериальной гипертензии можно так:
- Снизить употребление жиров и соли.
- Постоянно выполнять физические упражнения.
- При наличии лишнего веса — похудеть.
- Отказаться от курения табачных изделий.
- Чаще отдыхать и расслабляться.
- Сократить потребление алкогольных напитков.
- Стараться правильно реагировать на стресс.
Лечить болезнь намного сложнее, чем ее предотвратить. Поэтому очень важно слушать свой организм и при необходимости обязательно обращаться к врачу.
Похожие статьи
Ортопедия и травматология

Если высокое артериальное давление возникает на фоне заболеваний сердца, сосудов, почек, эндокринных нарушений, патологий нервной регуляции, то такую гипертензию называют вторичной. Известно более 50 болезней, при которых повышается системное давление. Подобные состояния отличаются тяжелым течением и слабым эффектом от традиционной гипотензивной терапии, ранним развитием осложнений. Для лечения необходимо воздействие на причину гипертензии.
Причины возникновения вторичной гипертензии
На долю вторичной гипертонии приходится около 10% всех выявленных повышений давления крови. К наиболее распространенным причинам этой патологии относятся:
- болезни нервной системы – сотрясение мозга, нейропатия, опухоль, менингоэнцефалит, инсульт;
- поражение почек – аномалии строения, сужение или компрессия сосудов, пиело- или гломерулонефрит, нефросклероз, поликистоз; высокое давление провоцируют отложение амилоида в тканях, воспаление сосудов, в том числе и аутоиммунного происхождения, опущение почек или их удаление;
- нарушение гормонального фона при климаксе, патологии щитовидных и паращитовидных желез, гипофиза или надпочечников;
- гемодинамические изменения при атеросклерозе, коарктации или недостаточности клапанов аорты, сужении артерий, питающих мозг;
- прием лекарственных препаратов – кортикостероиды, противозачаточные таблетки, Тироксин, Индометацин, антидепрессанты.
 Рекомендуем прочитать статью об эссенциальной гипертензии. Из нее вы узнаете о причинах развития и симптомах заболевания, людях из группы риска, проведении диагностики и лечения.
Рекомендуем прочитать статью об эссенциальной гипертензии. Из нее вы узнаете о причинах развития и симптомах заболевания, людях из группы риска, проведении диагностики и лечения.
А здесь подробнее об артериальной гипертензии и сахарном диабете.
Классификация
Вторичная гипертензия может быть транзиторной. При этом давление повышается незначительно и эпизодически. Изменений на глазном дне нет, увеличение миокарда левого желудочка отсутствует. При лабильной форме эти проявления выражены слабо, а давление умеренно высокое, понижается только после приема медикаментов.
Выделение клинических форм артериальных гипертензий удобнее всего проводить по этиологическому фактору, так как диагностика и лечение выполняется в соответствии с причиной болезни.
 Гипертрофия левого желудочка — причина вторичной гипертензии
Гипертрофия левого желудочка — причина вторичной гипертензии
Артериальная гемодинамическая
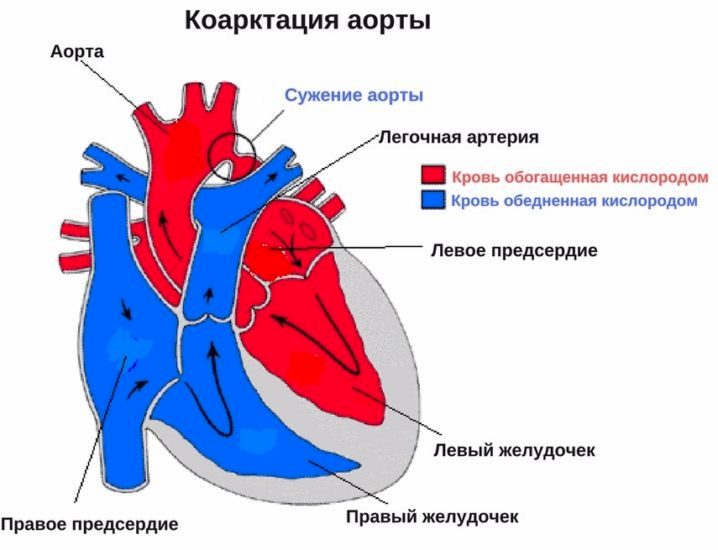
Возникает при сужении просвета аорты. Одним из таких препятствий кровотоку бывает коарктация. Это врожденная аномалия развития, при которой имеется сегментарный узкий участок.
При обследовании выявляются такие отклонения:
- слабая пульсация бедренных артерий,
- усиленный верхушечный толчок,
- систолический шум на основании сердца, верхушке и сосудах шеи.
Легочная гипертензия
Повышенное давление в системе легочных сосудов может быть проявлением аутоиммунного процесса, порока сердца, хронических болезней бронхов, тромбоза сосудов. В зоне высокого риска находятся ВИЧ-инфицированные, принимающие наркотики, средства для снижения аппетита центрального действия, противозачаточные препараты.
Проявления легочной гипертензии на ранних стадиях – это повышенная утомляемость, затрудненное дыхание, частое сердцебиение при незначительной нагрузке, а затем и в состоянии покоя. При нарастании гипоксии отмечаются обморочные состояния, аритмия, кашель с приступами удушья, появление крови в мокроте, боли в правом подреберье и отечность голеней. Тяжелые гипертонические кризы сопровождаются отеком легких.

Почечная
При воспалительных процессах в почечной ткани, нефропатии из-за подагры или диабета, поликистоза гипертензия относится к поздним осложнениям. Заподозрить патологию почек можно при выявлении высоких цифр артериального давления в молодом возрасте, отсутствии сердечных и мозговых нарушений.
Отличительной особенностью таких болезней является быстрое прогрессирование недостаточности функции почек, появление отечности лица и голеней, нарушенного мочеиспускания.
Поражение почечных артерий (реноваскулярная гипертензия) начинается внезапно, состояние пациентов резко ухудшается, при этом препараты для снижения давления практически не действуют. У четверти больных имеются признаки злокачественного течения. Основная причина – атеросклеротические изменения почечных артерий.

Феохромоцитома
Опухоль надпочечников обладает способностью к выработке гормонов коркового слоя – адреналина, норадреналина и дофамина. Повышенное давление сопровождается интенсивными головными болями, тремором рук, усиленной потливостью, частым и сильным сердцебиением, кризами с паническими атаками. Температура тела повышена, может достигать 38 — 39 градусов.
Первичный альдостеронизм
Возникает при аденоме коры надпочечных желез. Наблюдается задержка натрия и жидкости с одновременной потерей калия. Традиционные медикаменты не понижают давление, отмечается мышечная слабость, судорожный синдром, сильная жажда, преобладание ночного мочеиспускания. Гипертонические кризы могут оканчиваться приступами сердечной астмы, отеком легочной ткани, падением сократительной способности сердца, инсультом.
Синдром Иценко-Кушинга
Вызван усиленной выработкой глюкокортикоидов надпочечниками. Повышенное давление имеет стабильно высокий уровень, кризы отсутствуют, на гипотензивные препараты пациенты не реагируют.
Постановке диагноза помогает типичный внешний вид – лунообразное лицо, ожирение, гирсутизм, багровые растяжки на коже живота и бедер.
Медикаментозная
Препараты, провоцирующие высокое артериальное давление, обладают сосудосуживающим эффектом, зюдадерживают жидкость в организме, увеличивают плотность крови. Основными такими группами являются:
- адрено- и симпатомиметики – Эфедрин, Псевдоэфедрин (используют в каплях и таблетках от насморка);
- нестероидные противовоспалительные – тормозят образование простагландинов, расширяющих просвет артерий;
- аналоги женских половых гормонов, в том числе и противозачаточные средства – стимулируют систему ренин-ангиотензин, удерживают жидкость в организме;
- антидепрессанты, особенно трициклические, стимулируют деятельность симпатического отдела нервной системы, сужают артерии;
- глюкокортикоиды задерживают натрий и повышают чувствительность к сосудосуживающим веществам.
Нейрогенная
Бывает при воспалительном процессе, опухоли головного мозга, черепно-мозговых травмах, ишемических атаках. Кроме гипертензии имеется сильная головная боль, периодические приступы головокружения и обморочного состояния, судороги, шаткость при ходьбе, нарушение координации движений, зрения, речи.
Смотрите на видео о гипертензии и ее лечении:
Диагностика вторичной симптоматической гипертензии
Заподозрить вторичное повышение артериального давления можно по следующим признакам:
- пациенту меньше 20 лет или больше 65;
- острое начало с высокими цифрами;
- течение злокачественное;
- быстро нарастают осложнения (инсульт, инфаркт, отек легких, отслоение сетчатой оболочки глаза);
- развитие кризов с высокой активностью симпатической системы;
- наличие болезней, провоцирующих гипертензию;
- низкая реакция на гипотензивные препараты.
Диагностические методы отличаются для различных видов вторичных гипертензий. Наибольшей информативностью обладают:
- при коарктации аорты и легочной гипертензии проводится рентгенография грудной клетки, УЗИ и ангиография;
- при почечных – исследование мочи (белок, эритроциты, цилиндры, лейкоциты, низкая плотность), УЗИ почек (воспаление, кисты, неоднородность паренхимы, расширенные лоханки), в крови повышены азотистые соединения; для определения фильтрационной способности используют ренограмму, урограмму, ангиографию, МРТ почек или КТ, биопсию;
- при феохромоцитоме повышены катехоламины в моче, УЗИ или МРТ надпочечников, радиоизотопной диагностикой можно выяснить активность синтеза гормонов, метастазирование;
- при альдостеронизме повышен альдостерон и натрий крови, низкий калий, ионы хлора, радиоизотопное сканирование помогает визуализации опухоли, степени увеличения коркового слоя надпочечников;
- при болезни Иценко-Кушинга – высокие 17-оксикетостероиды крови, гидрокортизон; при сложностях постановки диагноза назначают УЗИ, КТ или МРТ надпочечников или их сканирование после введения радиоизотопных препаратов;
- нейрогенные гипертензии диагностируют на основании КТ и МРТ головного мозга, УЗИ сосудов головы, ангиографии.
Лечение заболевания
Так как в подавляющем большинстве случаев медикаменты не оказывают существенного влияния на течение вторичной артериальной гипертензии, то назначают оперативное лечение. Его выбор определяется видом патологии и имеющимися осложнениями. Наиболее целесообразно проводить операцию до развития устойчивых отрицательных изменений в легких, сердце, головном мозге и почках.
При коарктации аорты проводится ее хирургическая реконструкция путем иссечения суженного участка и сшивание либо протезирование, а также создание обходных путей для кровотока. Операция назначается только на ранних этапах.
Если причиной высокого давления является легочная гипертензия, то показаны блокаторы кальциевых каналов, антикоагулянты, кислородные ингаляции, при пороках сердца необходимо их оперативное устранение.
Лечение нефритов проводится с использованием противовоспалительных препаратов, мочегонных средств. Вазоренальная гипертензия требует таких видов оперативных вмешательств:
- пластика артерий,
- установка стента,
- баллонное расширение,
- реконструкция почечной артерии,
- создание соединения (анастомоза) в обход сужения.

Опухоли надпочечников, гипофиза или головного мозга подлежат удалению. Нейрогенные гипертензии лечат с применением препаратов, уменьшающих проявления гипоксии и ишемии мозговой ткани.
Профилактика развития заболевания
Первичные профилактические меры при симптоматических гипертензиях сводятся к предотвращению пороков развития сердца и сосудов, исключению стрессовых и токсических влияний на организм, избеганию чрезмерного солнечного облучения, отказу от вредных привычек, нормализации питания и образа жизни. Использование лекарственных препаратов проводится только после назначения или согласования с кардиологом.
Для того чтобы остановить прогрессирование заболеваний, требуется своевременное обращение к врачу, прохождение полного комплекса обследования для обнаружения причины высокого давления. Прием медикаментов, а также оперативное лечение на ранних стадиях позволяет избежать таких тяжелых, иногда смертельных осложнений гипертензии, как сердечная астма, отек легких, инфаркт, инсульт, почечная недостаточность.

Рекомендуем прочитать статью об артериальной гипертензии в пожилом возрасте. Из нее вы узнаете об особенностях заболевания у пожилых людей, факторах риска и способах нормализации показателей.
А здесь подробнее о злокачественной артериальной гипертензии.
Вторичная гипертензия возникает на фоне заболеваний сосудов, почек, легких, эндокринных органов, нервной системы. Эту группу заболеваний отличает тяжелое течение и низкая эффективность традиционной гипотензивной терапии.
Для выявления причины симптоматической гипертонии требуется пройти диагностические исследования, может быть назначено КТ, МРТ и радиоизотопное сканирование в сложных случаях. Лечение проводится путем воздействия на основную патологию, чаще всего показаны хирургические вмешательства.
Артериальная гипертензия в общем смысле — это симптоматическое проявление сторонних заболеваний или синдром. Сопровождается стойким или временным, регулярным или однократным ростом систолического и диастолического показателей (верхнего и нижнего). Часто это понятие путают с одноименным заболеванием — гипертонией.
Патологический процесс может быть первичным, собственно обусловленным сосудистыми проблемами или вторичным — развивается на фоне прочих заболеваний и выступает их стойким симптоматическим комплексом.
Последнее названное состояние имеет собственный код по МКБ-10: I15. Постфиксом указывается этиологическая характеристика заболевания. То есть его происхождение.
Симптоматическая или вторичная артериальная гипертензия имеет ряд специфических черт.
Среди таковых:
- Острое, внезапное начало. Если первичное повышение АД протекает поступательно, медленно, в другом случае старт резкий. Можно примерно определить момент.
- Общее тяжелое состояние пациента. Цифры высокие, но криза как такового нет. Потому клиническая картина не достигает пика, когда возникают неотложные состояния.
- Преимущественно вторичная гипертензия развивается у пациентов до 40 лет.
- Классические методы терапии не дают какого-либо эффекта, что говорит о симптоматической составляющей. Нужно воздействовать на причину, а не на следствие.
Отдельные формы патологического процесса имеют массу специфических черт.
Классификация вторичных АГ
Типизировать артериальную гипертензию можно по ключевому основанию. Таковым выступает происхождение. Проще говоря, локализация главного очага.
Называют следующие формы:
- Реноваскулярную. Обуславливается заболеваниями выделительной системы. В первую очередь почек и нарушением выработки особого прегормона ренина. Есть и дополнительные негативные факторы, вроде накопления избытка жидкости.
- Эндокринный тип. Как и следует из названия, симптоматическая артериальная гипертензия развивается на фоне недостаточной или избыточной выработки специфических веществ человеческого организма, за редкими исключениями проблем в диагностике не возникает.
- Сердечный или кардиальный тип. Иногда его расширяют, включая сосудистые проблемы, что в корне не верно, потому как в этом моменте и кроется разница между первичными и вторичными формами состояния. Речь же идет о нарушении работы сердца. Это пороки, аномалии развития врожденные и приобретенные, кардиомиопатии, перенесенные инфаркты и прочие патологические состояния.
- Нейрогенная разновидность. Встречается относительно часто. Речь идет о нарушении работе ЦНС на фоне опухолей, инфекций. Протекает тяжело.
Есть и иные, ситуативные разновидности вторичной артериальной гипертензии, например, после приема алкоголя или лекарств.
Почечный тип
Как можно понять из названия, говорят о нарушениях работы выделительной системы как основе заболевания.
Сам по себе этот вид симптоматического роста АД не однородный. Тщательное членение дает возможность назвать еще два подтипа.
Реноваскулярная АГ
Встречается чаще всего. Обуславливается снижением качества кровотока. Количество жидкой соединительной ткани, поступающей к почке, падает. Интенсивность фильтрации недостаточная.
Организм стремится компенсировать нарушение. Вырабатывается избыток прегормона-ренина. Вместе с ангиотензинном, альдостероном он выступает регулятором уровня давления.
Чрезмерное количество этого вещества приводит к спазму сосудов. Просвет артерий сужается, потому крови двигаться труднее. Показатели тонометра растут существенно.
Среди причин нарушения выделяют:
- Атеросклероз. Наиболее распространенный вариант. Заключается в малой проходимости сосудов из-за закупорки холестериновыми бляшками.
- Тромбоз. Процесс схожий, только окклюзия наблюдается не липидными структурами, а сгустками крови.
- Воспаления почечной паренхимы и лоханок. Речь может идти как о классическом пиелонефрите, так и об аутоиммунных процессах. Диагностика подобных состояний не представляет сложностей.
Немного реже наблюдается компрессия почечных артерий опухолями, объемными образованиями, васкулиты (воспаления стенок сосудов и их последующее рубцевание, а то и заращение).

Клинические признаки характерны:
- Сильная головная боль. В области затылка. Сопровождает все формы гипертензии, потому сказать точно, что явилось причиной невозможно без тщательной, продуманной диагностики. Интенсивность синдрома крайне велика. Пациент принимает вынужденное положение лежа, чтобы хоть как-то облегчить состояния.
- Тошнота, рвота. Негативный признак. Указывает на нарастающие ишемические явления в церебральных структурах.
- Слабость, сонливость. Общая астения. Сопровождают больного постоянно, опять же прямо свидетельствуют в пользу нарушения нормальной трофики головного мозга.
- Маленькая разница между верхним и нижним давлением — 10-20 мм рт. ст.
Обычно на этом симптоматика неврологического плана заканчивается, не считая редких исключений.
Почти всегда присутствуют почечные проявления, вроде болевого синдрома, нарушений нормального мочеиспускания и прочих.
Типичные признаки реноваскулярной формы АГ: раннее начало у женщин (до 30 лет) и позднее у мужчин (после 50), отсутствие кризового течения, примерная ровность состояния больного на всем протяжении процесса, устойчивость к лечению, преимущественное повышение нижнего (диастолического давления).
Обе формы вторичной артериальной гипертензии могут приобрести злокачественное течение. Своего рода непрекращающийся криз.
Стандартные терапевтические методики смысла не имеют, требуется интенсивное лечение первопричины.
Подробнее о реноваскулярной форме гипертензии читайте здесь.
Ренопаренхиматозная форма
Встречается много реже.
Принципиальное отличие от предыдущей — отсутствие связи с количеством поступающей крови к почке. Повышение концентрации ренина обусловлено воспалительным процессом.
Отличить одно от другого может только специалист и то не сразу, а по результатам лабораторной оценки мочи, УЗИ-диагностики, сцинтиграфии, возможно, МРТ.
Клиническая картина идентична: наблюдается стойкий рост артериального давления на фоне почечных симптомов: отеков, болей в пояснице, нарушений процесса мочеиспускания.
Обе разновидности опасны для здоровья и жизни. Требуется срочное лечение, чтобы избежать осложнений. К таковым относят инсульт (в 80% случаев), инфаркт. На фоне выраженного нарушения вероятны обширные разновидности отклонения.
Как в том, так и в другой случае лечение стационарное. С применением больших комбинированных доз противогипертензивных, оперативным вмешательством по необходимости).
Используются антибиотики, диуретики, гормональные препараты (Преднизолон, Дексаматезон). Госпитализация длится до момента полной коррекции состояния.
Эндокринная форма
Развивается на фоне нарушения концентрации и баланса специфических веществ организма. Обычно речь о трех важных составляющих: кортизоле, альдостероне, ангиотензине-II. Не считая уже названного выше ренина. В меньшей степени задействован адреналин.
По каким причинам наступает рост давления? Фактор идентичен: это рефлекторное сужение просвета артерий, питающих органы и ткани, нарушение кровотока и активизация компенсаторного механизма, основу которого составляет повышение частоты сердечных сокращений и АД.

Причины типичны. Определяются эндокринными патологиями:
- Болезнь Иценко-Кушинга. Усиление выработки кортизола. Вызывает характерную клинику, больных трудно спутать.
- Акромегалия. Рост концентрации соматотропина, гормона передней доли гипофиза.
- Сахарный диабет. Имеет место недостаточная чувствительность тканей к инсулину или сниженная выработка такового.
- Феохромоцитома. Особая опухоли надпочечников, вырабатывающая норадреналин. Выступает наиболее частым виновником стойкого повышения уровня артериального давления у пациентов.
- Гипо- или гипертиреоз. Изменение концентрации гормонов щитовидной железы.
Симптоматика имеет как общие черты, так и частные признаки. Что касается первых, это уже названные головные боли, тошнота, вертиго с нарушением ориентации в пространстве, потемнение в глазах, отклонения работы органов зрения.
Речь о типичных и неспецифичных признаках, которые сопровождают все без исключения формы гипертензии до определенного момента.
Собственно эндокринные проявления говорят об этиологии процесса яснее: ожирение (почти у всех больных) или недостаточный вес на фоне усиленного или нормального питания (визитная карточка гипотериоза).
Оволосение тела, избыточное или недостаточное, рост молочных желез у мужчин (гинекомастия), жажда, усиленное и обильное мочеиспускание, нарушение способности к зачатию (снижение фертильности или полное бесплодие), рост ушей, носа, ладоней (на фоне акромегалии).
С течением времени симптомы неврологического плана сокращаются, пациент привыкает к нарушению. Организм адаптируется. Смазанная клиническая картина может сбить с толку начинающего специалиста.
Опасность несет не только и не столько рост артериального давления. Хотя это не аксиома: возможны инсульты, инфаркты и прочие нарушения.
Угрожающие последствия несет основной диагноз. Болезнь Иценко-Кушинга считается самым тяжелым вариантом из представленных. Второе место делят диабет и феохромоцитома.
Терапия хирургическая (при необходимости удалить опухоль) и консервативная (заместительная, с применением синтетических аналогов гормонов).
Сердечная форма
Проста в плане диагностики. Обуславливается уже названными пороками кардиальных структур, воспалительными состояниями (миокардит, васкулит), травмами, перенесенными инфарктами.

Симптоматика неврологическая: головные боли, тошнота, рвота, вертиго, невозможность ориентироваться в пространстве, быстрая утомляемость, слабость, недостаточная концентрация внимания, рассеянность, эмоциональная лабильность как психический факультативный признак.
Прочие же моменты представлены кардиальными проявлениями. Нарушения ритма по типу синусовой тахикардии, много реже прочие варианты. Также одышка, снижение толерантности к физической нагрузке (падает выносливость).
Симптоматическая гипертония крайне редко развивается при тяжелой сердечной недостаточности или выраженных кардиальных патологиях.
Обнаруживается обратное явление: снижение уровня АД, что говорит о нарушении сократительной функции миокарда и прочих смежных отклонениях работы всей сердечнососудистой системы и не только.
Терапия этиотропная (направленная на устранение первопричины). Зависит от диагноза. Вариантов масса. Для нормализации сократительной способности миокарда применяются гликозиды, коррекция самого артериального давления проводится с помощью ингибиторов АПФ, бета-блокаторов, антагонистов кальция, средств центрального действия (например, Моксонидин), диутериков.
Аритмии устраняются посредством специальной группы медикаментов (Амиодарон или Хинидин, прочие не рекомендуются, потому как повышают риски опасных последствий).
Хирургическое лечение по показаниям. Если имеют место аневризмы, пороки, приводящие к декомпенсации состояния. Вопрос решается в индивидуальном порядке.
В рамках срочной терапии назначается Анаприлин, Метопролол (для купирования приступов синусовой тахикардии), Каптоприл в количестве четверти таблетки для постепенного снижения АД.
Нейрогенная форма
Частично перекликается с эндокринной, но не всегда. Классический пример смежной симптоматической артериальной гипертензии — опухоль или объемное образование в хиазмально-селлярной области.
Например, аденома, герминома, глиома заднего отдела гипофиза, краниофарингиома, киста кармана Ратке и прочие.
Развивается двойственный процесс: с одной стороны само новообразование сдавливает церебральные структуры, провоцирует рост внутричерепного давления, а отсюда нестабильную выработку гормонов, с другой задействованы ключевые центры, вырабатывающие специфические вещества для стимуляции активности всей эндокринной системы.

Не всегда вторичная артериальная гипертензия вызывается опухолями, возможны варианты с инфекциями церебральных тканей (энцефалит, менингит), перенесенными травмами.
Сказывается наличие сосудистых выпячиваний (аневризм) и артериовенозных мальформаций.

Симптоматика выраженная, хорошо заметна и крайне разнообразна. Типичные проявления гипертензии идентичны: от головной боли до тошноты, рвоты, слабости. Разница есть в характере болевого синдрома.
Если объемное образование достигает значительных размеров и начинает компрессировать ткани мозга, интенсивность выше.
Сторонние проявления имеют несколько плоскостей: психические расстройства (апатичность, депрессивный настрой, эмоциональная лабильность, умственные нарушения, провалы в памяти или проблемы с запоминанием), неврогенная составляющая (помимо уже названных — очаговые признаки, в зависимости от локализации поражения, так, при вовлечении затылочной доли возникают зрительные дисфункции и пр.).
Терапия в основном хирургическая, если речь идет об опухолях. Когда проявляется симптоматика, вариантов остается не много.
Имеет место компрессия, экспансивное распространение масс-эффект будет только нарастать. Требуется удаление новообразования.

В случае с пролактиномами (аденомы гипофиза, продуцирующие одноименный гормон), возможно применение препаратов. Нередко такие неоплазии регрессируют на фоне консервативного вмешательства.
Воспалительные процессы устраняются большими дозами антибиотиков. Гематоэнцефалический барьер обуславливает непостоянство эффективности тактики терапии энцефалита или менингита.
Прочие разновидности
Имеют эпизодический характер, то есть напрямую зависят от действий самого пациента или воздействующих факторов окружающей среды.
- Токсический тип. При влиянии солей тяжелых металлов, паров ртути, отравляющих компонентов.
- Алиментарный фактор. Неправильное питание с большим количеством животного жира, соли.
- Лекарственная форма. При приеме антидепрессантов, нейролептиков, противовоспалительных нестероидного происхождения, также гормональных медикаментов.
- Стрессовая разновидность.
- Посттравматический тип. К нему относится и состояние после проведенного оперативного вмешательства.
Указанные моменты провоцируют симптоматический рост артериального давления. Это не стойкие формы, они относительно просто устраняются даже подручными средствами.
Внимание:
Но некоторые описанные причины потенциально фатальны для пациента (лекарственная и токсическая).
Также известны парадоксальные реакции на стимулирующие вещества: от никотина и кофеина до кокаина, амфетамина и вообще наркотиков.
Лечение направлено на купирование признаков. В случае с токсической формой, требуется выведение ядов из организма.
Если двигаться по списку далее: коррекция рациона, пересмотр терапии, избегание стрессов и освоение методик релаксации, динамическое наблюдение у специалиста.
В заключение
Симптоматическая гипертензия представляет собой рост артериального давления по причине развития не сосудистых заболеваний.
Это почечные патологии, отклонения работы нервной системы, дисбаланс гормонов, прочие варианты.
Диагностика не представляет проблем, симптоматические комплексы типичны. Терапия в большинстве случаев приводит к полному излечению, если не начались выраженные изменения в органах.
Материалы по теме:

При увеличении артериального давления каждому человеку следует внимательно отнестись к здоровью, обратиться к врачу для осмотра и обследования, при необходимости своевременно начать адекватное лечение.
Обычно после обследования больного устанавливают первичную либо вторичную артериальную гипертензию.
Точный диагноз зависит от проявлений патологии.
Тема: У бабушки нормализовалось давление!
От кого: Кристина ([email protected])
Кому: Администрации otgipertonii.ru

Кристина
г. Москва
Гипертония у моей бабушки наследственная — скорее всего и меня с возрастом ждут такие же проблемы.
Случайно нашла статью в интернете, которая буквально спасла бабулю. Ее мучали головные боли и был повторный криз. Я купила курс и проконтролировала правильное лечение.
Через 6 недель она даже разговаривать начала по-другому. Сказала, что голова уже не болит, но таблетки от давления все равно еще пьет. Скидываю
ссылку на статью
Что значит первичная и вторичная гипертензия
Что же это такое — артериальная гипертензия? Главной особенностью этого состояния является стабильное повышение показателей давления более 140/90 мм рт. ст. Эта патология на сегодняшний день – одна из распространенных среди населения. Специалисты диагностируют первичную или вторичную гипертензию.

В первом случае речь идет о патологии, единственной проблемой при которой является высокое артериальное давление. Причину заболевания установить чаще всего не удается, а терапия сводится к тому, чтобы принимать медикаменты, которые стабилизируют состояние организма и нормализуют показания АД.
Вторичная или симптоматическая артериальная гипертензия чаще всего формируется на фоне каких-то сбоев в организме. Это могут быть проблемы в работе почек или эндокринные нарушения, которые отражаются на функциях других органов. В этом случае устанавливается первопричина заболевания, проводятся мероприятия по ее устранению.
Симптоматические нарушения отличаются системным повышением АД более чем 180/200 мм рт. ст., причем оно плохо сбивается даже на фоне приема гипотензивных препаратов. Вторичная гипертензия может негативно отражаться на работе сердечной мышцы. К этому часто приводят сбои в деятельности головного мозга.

Итак, вторичная гипертензия – осложнение, возникающее на фоне первичных патологий, их насчитывается более 50. С учетом причин заболевания выделяют разные его формы:
- Нейрогенная. Ее основные причины – проблемы в работе артерий, инсульт, опухоли головного мозга.
- Гемодинамическая. Развивается при пороке сердца, болезнях аорты и клапанов.
- Эндокринная. Может появляться по причине любого нарушения щитовидной железы.
- Нефрогенная. Здесь скачки АД сопровождают невропатию, пиелонефрит и поликистоз, это может быть и туберкулез почек, а также гломерулонефрит. Проблемы возникают, если на фоне склеротического поражения артерий нарушается кровоток.
- Лекарственная. Такая форма гипертонии отмечается после длительного приема антидепрессантов, противозачаточных препаратов, глюкокортикоидов, иных медикаментов.
Как диагностировать основную причину
Симптоматические системные гипертензии часто проявляются рядом признаков:
- регулярная головная боль;
- неприятные ощущения в зоне затылка;
- шум в голове;
- мушки в глазах;
- дискомфорт в груди;
- раздражительность, тревожность;
- учащенное сердцебиение;
- стойкое увеличение показателей на тонометре, причем сбиваются они плохо.
Так как обнаруживается такая проблема при сбоях в работе других органов, могут отмечаться и иные симптомы. Например, если беспокоят болезни почек, возможны отеки, лихорадка, боли в пояснице, меняется цвет и объем выделяемой мочи.
Если гипертония имеет нейрогенную форму, может добавиться потливость, а при эндокринной гипертензии повышается вес тела, причем полнеет только лицо и тело, объемы конечностей не меняются.

Чтобы понять, в чем состоит причина постоянного увеличения артериального давления, врач проводит ряд анализов и тщательных обследований. Основная цель – выявить форму патологии. Это дает возможность установить ее причину, назначить соответствующую терапию.
Чтобы получить полную картину состояния здоровья пациента, врач назначает такие анализы:
- общее исследование крови и мочи;
- анализ крови на уровень глюкозы, креатинина, холестерина;
- определение количества калия и натрия в крови;
- проба мочи по Зимницкому, Нечипоренко;
- ЭКГ;
- обследование состояния глазного дна.
Когда врач получил все данные, проводится их анализ, осмотр и подробный опрос пациента. Если отмечаются характерные для вторичной гипертензии симптомы, выполняется дальнейшая диагностика.
К определяющим заболевание признакам относятся:
- возраст до 20 лет, а также старше 60 лет;
- быстрое развитие болезни;
- внезапное ухудшение самочувствия, наличие высоких показателей на тонометре;
- этиологические нарушения;
- симпатоадреналовые кризы;
- безрезультатность приема гипотензивных препаратов.

Если установлена вторичная гипертония, оценивается наличие сбоев в работе и структуре органов. Для этого может быть недостаточно стандартных исследований. В такой ситуации дополнительно назначают рентген, УЗИ, может быть назначено КТ, МРТ. При обнаружении заболевания, которое характеризуется увеличением артериального давления, устанавливается диагноз, проводится соответствующая терапия.
Терапия вторичной гипертензии
После обнаружения причины сложной патологии подбирается лечение. Терапию назначают с учетом индивидуальных особенностей пациента и исходного заболевания, от этого зависит характер медикаментов и необходимых процедур. Учитываются противопоказания к ним.
Если выявлена инфекция, очаги воспаления в почках, установлен поликистоз, требуется прием противовоспалительных, антибактериальных препаратов, восстановление уровня водно-солевого обмена. В сложных случаях проводится перинеальный осмотр либо гемодиализ.
При клапанных пороках и аномалиях артерий почек, в случае коарктации аорты практикуется хирургическое вмешательство. Оперативно следует удалять злокачественные образования гипофиза, почек, а также надпочечников.
Когда гипертензия определяется изменениями в работе головного мозга, дополнительно применяются
мочегонные препараты
, противосудорожные медикаменты. Если имеется опухоль, происходит кровоизлияние, используются хирургические методы.

Помимо этого, назначается антигипертензивная терапия, когда подбираются медикаменты, снижающие показатели на тонометре. В их числе: Эналаприл, Периндоприл, Дилтиазем, Верапамил, Амлодипин, Атенолол, Метопролол, Фуросемид, Диакарб, Верошпирон, Сермион и Пентоксифиллин.
Для эффективного лечения гипертонии в домашних условиях специалисты советуют
Гипертен
. Это уникальное средство:
- Нормализует давление
- Препятствует развитию атеросклероза
- Снижает уровень сахара и холестерина
- Устраняет причины гипертонии и продлевает жизнь
- Подходит для взрослых и для детей
- Не имеет противопоказаний
Производители получили все необходимые лицензии и сертификаты качества как в России, так и в странах ближнего зарубежья.
Читателям нашего сайта предоставляем скидку!
Купить на официальном сайте
Лечение терапевт назначает после комплексного обследования и заключения таких врачей, как эндокринолог, хирург, также участвуют в исследовании невролог, кардиолог. Какой-то общей схемы при этом выделить нельзя, поскольку каждый пациент индивидуален, с учетом всех особенностей и назначаются процедуры, медикаменты, имеющие свои противопоказания.
В дополнение к медикаментозной терапии и хирургическому вмешательству (при необходимости) специалисты рекомендуют также изменить образ жизни. В этом случае будет легче отслеживать изменение показаний на тонометре. Желательно придерживаться принципов правильного питания. Важно уменьшить объем соленой пищи, бросить курить, снизить вес, начать заниматься спортом.

Целью комплекса этих мероприятий является избавление от симптоматической артериальной гипертензии, снижение показателей давления и их стабилизация. Нормой считается АД на уровне:
- менее 150/90 мм рт. ст. в возрасте 60 лет и более;
- меньше 140/90 мм рт. ст. в возрасте до 60 лет.
Давление ниже 140/90 мм рт. ст.наблюдается, когда имеются риски развития ишемии, хронические патологии почек, болезнь коронарной артерии, сахарный диабет.
После начала терапии проводится регулярный мониторинг ситуации, чтобы вовремя ее скорректировать при необходимости и избежать возможных побочных эффектов от препаратов. Успех отмечается, если давление стабильно понижается спустя 3-6 месяцев после начала лечения. В этом случае его можно продолжать.
Профилактика и рекомендации
Чтобы предотвратить появление симптоматической системной гипертензии, следует учитывать ряд рекомендаций:
- соблюдать режим дня;
- продолжительность сна должна составлять не менее 8 часов;
- избегать стрессов, волнений;
- активно заниматься спортом;
- отказаться от курения, исключить или минимизировать количество употребляемых спиртных напитков;
- снизить объем соли, потребляемой ежедневно (не более 6 г);
- избавиться от лишнего веса, делать это следует постепенно, теряя не больше 3-4 кг в месяц.
Желательно также пересмотреть рацион, употреблять не более 50-60 г жиров в течение дня, причем животных жиров должно быть в пределах 1/3 от этого количества.
Рекомендуется уменьшить или вовсе исключить сахар, сладости и мучные изделия, обогатив рацион ингредиентами с большим содержанием белка (кисломолочные продукты, нежирные сорта мяса, рыбы, другие). Полезно потреблять пищу, в составе которой присутствует калий, магний и кальций (фасоль, курага, запеченная картошка, а также чернослив, изюм).

Особенно важно соблюдать эти советы тем, у кого имеется наследственная склонность к высокому давлению.
Эти рекомендации относятся к первичным методам профилактики, с их помощью можно вовсе избежать появления проблем со здоровьем, на фоне которых развивается симптоматическая артериальная гипертензия. Если же это произошло, проводится вторичная профилактика. Ее цель – предотвратить появление осложнений на фоне высоких показателей на тонометре. В числе ее мероприятий:
- Медикаментозные. Включают в себя прием гипотензивных препаратов, они помогают снизить давление, избежать осложнений патологии.
- Немедикаментозные. Они включают в себя рекомендации первичной профилактики. Дополнительно должен выполняться контроль давления, его измеряют дважды в течение дня, не реже.
Своевременное обращение к врачу при наличии неприятных ощущений позволит сразу обнаружить гипертонию, выяснить причину и устранить ее, избежав осложнений.

Гипертония, к сожалению, всегда приводит к инфаркту или инсульту и смерти. Только постоянный прием гипотензивных лекарств мог позволить человеку жить.
Бокерия Л.А. рассказал о лечении гипертонии в 2019 году.
Читать полностью
Была ли статья полезной?
Оцените материал по пятибальной шкале!
В
основе развития вторичной артериальной
гипертензии лежит избыточная продукция
гормонов железами человеческого
организма и/или врожденные/приобретенные
изменения артериальных сосудов.
Принято
выделять несколько видов вторичной
артериальной гипертензии.
Почечная
артериальная гипертензия
реноваскулярная
артериальная гипертензия (в ее основе
— врожденное сужение почечной артерии)
собственно
почечная артериальная гипертензия:
поражение
(воспаление, склероз) клубочков почек
[1] при таких заболеваниях, как
гломерулонефрит, диабетический
гломерулосклероз и т.д
поражение
(воспаление, разрастание соединительной
ткани — фиброз) почечных канальцев [2]
и/или нарушение оттока мочи из почек
при таких заболеваниях, как пиелонефрит,
мочекаменная болезнь
Все
вышеперечисленные состояния характеризуются
увеличением образования в почках
специфического гормона – ренина. Он
запускает каскад ферментных реакций,
приводящих к образованию вещества
(ангиотензин ІІ), обладающего мощным
сосудосуживающим действием.
Эндокринная
артериальная гипертензия
Надпочечниковая
– обусловлена выделением надпочечниками
[3] в кровь гормонов, повышающих артериальное
давление:
феохромоцитома
– опухоль, при которой в кровь выбрасывается
избыток адреналина и норадреналина
альдостеронома,
или синдром Кона – опухоль, при которой
в кровяное русло попадает большое
количество альдостерона, гормона,
задерживающего в организме натрий и
воду, что приводит к повышению артериального
давления
Опухоль
надпочечников или другого органа, при
которых увеличивается образование еще
одних гормонов – кортикостероидов,
также вызывает повышение артериального
давления (болезнь или синдром Кушинга)
Гиперпаратиреоидная
— обусловлена избыточным образованием
в паращитовидных железах [4]
паратгормона,
регулирующего уровень кальция в
организме. В случае избыточного
образования этого гормона происходит
увеличение содержания кальция в крови
с последующим повышением артериального
давления
Гипофизарная
– обусловлена избыточным образованием
гипофизом [5] гомона роста. В основе этого
— опухоль гипофиза с развитием акромегалии
Редкие
причины вторичной артериальной
гипертензии
Коарктация
(сужение) аорты или других крупных
сосудов (сонных, внутримозговых и др.
артерий) – чаще врожденная патология,
при которой повышение периферического
сопротивления обуславливает развитие
артериальной гипертензии
Длительный
прием лекарственных препаратов, способных
вызывать повышение артериального
давления (кортикостероиды, гормональные
контрацептивы, нестероидные
противовоспалительные препараты,
применяемые для лечения заболеваний
суставов и некоторые другие).
Симптомы
[6]
Также
как и первичная артериальная гипертензия
вторичная характеризуется повышением
артериального давления. Нередко,
вторичная артериальная гипертензия
может протекать в форме «обезглавленной
гипертонии» (уровень систолического
давления нормальный или слегка повышен,
при существенном (100 мм рт. ст. и более)
повышении диастолического давления).
Такая гипертензия в первую очередь
характерна для поражения почек и крупных
сосудов. Другие проявления вторичной
артериальной гипертензии определяются
симптомами того заболевания, которое
лежит в ее основе. Так при альдостерономе
наряду с повышением артериального
давления будет наблюдаться резкая
слабость, учащенное сердцебиение (потеря
с мочой большого калия со снижением его
содержания в сывороке крови). Феохромоцитома
нередко характеризуется внезапными
приступами повышения артериального
давления до высоких цифр (систолическое
давление, как правило, превышает 200 мм
рт. ст.), сопровождающимися поливостью,
учащенным сердцебиением, чувством
страха и прогрессирующим со временем
снижением массы тела. В межприступный
период артериальное давление может
быть нормальным. Напротив, при болезни
(синдроме) Кушинга наряду с повышенным
артериальным давлением у пациента
наблюдается быстрое повышение массы
тела, слабость, избыточное оволосение
кожных покровов, в первую очередь лица,
у женщин — исчезновение менструаций,
появление на боковых поверхностях
живота участков растянутой кожи (стрии)
багрового цвета. Гиперпаратиреодизм
характеризуется выраженной слабостью,
нарушениями психики (депрессия и/или
тревога), гастроэнтерологическими
жалобами (тошнотой, рвотой), учащенным
мочеиспусканием с быстрым формированием
камней (конкрементов) в почках.
Диагностика
Основывается
на результатах тщательного опроса и
осмотра пациента, а также проведения
специальных методов исследования,
перечень которых определяется прежде
всего тем, какую из причин врач считает
основной в развитии вторичной артериальной
гипертензии. В случае, если предполагается
почечная природа заболевания рекомендуется
проводить исследование:
клинического
анализа крови (возможность обнаружения
анемии, как проявления почечной
недостаточности)
клинического
анализа мочи (снижение относительной
плотности мочи, появление в ней белка,
изменения в осадке)
биохимическое
исследование крови на креатинин
(показатель, используемый в оценке
степени почечной недостаточности),
мочевину
ультразвуковое
исследование почек (диагностика изменений
размеров и структуры почек, мочекаменной
болезни), а при подозрении на сужение
почечной артерии еще и ее доплер-исследование
внутривенная
пиелография (показания определяет врач)
рентгенконтрастнаяренография
(показания определяет врач)
компьютерная
томография (показания определяет врач)
ядерно-магнитная
резонансная (ЯМР)-томография (показания
определяет врач)
При
подозрении на опухоль надпочечников
кроме инструментальных методов,
позволяющих визуализировать опухоль
(ультразвуковое исследование, компьютерная
и ЯМР-томографии), обязательно в крови
и моче изучают содержание адреналина
и норадреналина, а также продуктов их
метаболизма (повышение при феохромоцитоме),
уровни сывороточного калия (снижен при
гиперальдостеронизме), концентрацию
кортизола в моче и крови (повышена при
болезни или синдроме Кушинга). В случае
возможного гиперпаратиреодизма, как
причины вторичной артериальной
гипертензии, обязательно исследуют в
крови уровни паратгормона, кальция и
фосфатов. Коарктация аорты или сужение
сонных артерий может быть диагностировано
с помощью ультразвукового доплеровского
исследования.
Лечение
Определяется
тем заболеванием, которое обусловило
ее развитие. Учитывая, что в основе
вторичной артериальной гипертензии
нередко лежит опухоль эндокринного
органа или сужение сосуда – единственным
радикальным методом является оперативное
лечение. Показания к оперативному
лечению и конкретный вид оперативного
вмешательства определяет врач с
обязательным учетом возраста пациента
характера и степени выраженности
сопутствующих заболеваний. Привоспалительных
и/или склеротических изменения почек
– лечение симптоматическое, направленное
на коррекцию артериального давления и
профилактику развития и быстрого
прогрессирования почечной недостаточности.
Профилактика
Поскольку
в настоящее время весьма сложно
прогнозировать развитие заболеваний,
лежащих в основе вторичной артериальной
гипертензии, ее профилактика, в отличие
от первичной, не разработана.