Нейродермит – фото, симптомы и лечение на руках
Нейродермит — заболевание кожи, которое нередко ставит в тупик своих исследователей. Дело в том, что причины и механизм возникновения этого расстройства до сих пор остаются не вполне выясненными. В основе нейродермита лежит аллергическая реакция, которая запускает патологический механизм. Кроме того, большое значение в развитии заболевания имеют неврологические и даже психологические факторы.
Нейродермит возникает как реакция защитных сил организма на тот или иной аллерген, однако, в отличие от обычной аллергии, для возникновения патологического иммунного ответа всегда необходима наследственная предрасположенность. Доказано, что наличие в роду других случаев нейродермита резко повышает шансы развития болезни у пациента.
Одной из особенностей заболевания является его способность поражать кожу на самых различных частях тела. При этом не имеет значения, как именно аллерген оказал воздействие на организм: проникнув в него вместе с едой, через дыхательные пути, или оставшись на коже при непосредственном контакте. Нейродермит на руках и любой другой части тела может возникнуть не только как местная, но и как системная реакция.
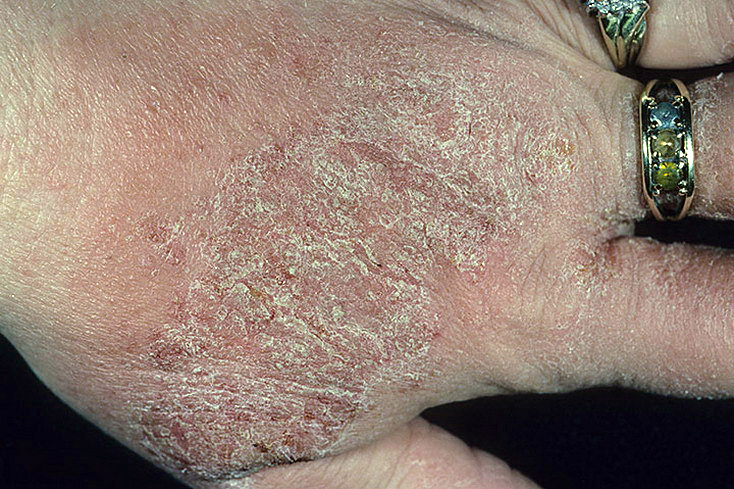
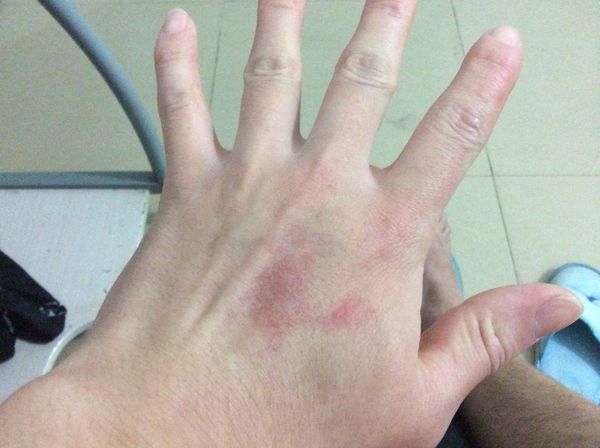 Как выглядит нейродермит на руках?
Как выглядит нейродермит на руках?
Причины нейродермита на руках
Исследователи выделяют множество факторов, способных спровоцировать заболевание или поспособствовать появлению признаков нейродермита. К таким факторам помимо генетически обусловленной предрасположенности также относятся:
- Длительное нарушение режима дня, недостаточный отдых
- Сильные психологические нагрузки, стрессы, негативные эмоции
- Интоксикации, вызванные приемом медикаментов, инфекциями и другими причинами
- Вредные факторы, связанные с профессиональной деятельностью, например — контакт с пылью, металлами, химическими веществами
- Истощение организма, чрезмерные физические нагрузки
- Различные болезни и расстройства желудочно-кишечного тракта и пищеварительной системы в целом
- Хронические болезни инфекционного или воспалительного характера, вызывающие стойкое снижение иммунного статуса, ослабление защитных сил организма (гайморит, ангина, гастрит и др.)
- Злоупотребление алкоголем, никотином, наркотическими и психотропными веществами
- Прием некоторых медицинских препаратов (например, антибиотиков)
- Резкие изменения гормонального баланса организма, вызванные нарушениями менструального цикла, беременностью, лактацией, пубертатным возрастом или другими причинами.
Важную роль в механизме развития нейродермита играют аллергены, которые провоцируют возникновение патологической реакции со стороны кожного покрова. Невозможно составить полный перечень всех аллергенов, способных вызвать нейродермит, поскольку во многих случаях точная причина заболевания остается невыясненной. Однако наиболее часто нейродермит на руках провоцируют следующие аллергены:
- Пищевые продукты (цитрусовые и некоторые виды ягод, мёд, некоторые виды красителей и консервантов, используемых в пищевой промышленности)
- Натуральные перьевые наполнители из подушек и других постельных принадлежностей
- Пыльца растений
- Медицинские средства и лекарственные препараты
- Косметические, парфюмерные средства, гигиенические принадлежности
- Сухие кормовые смеси для аквариумных рыбок
Нейродермит на руках: симптомы
 Нейродермит на руках: лечение
Нейродермит на руках: лечение
Наиболее характерными симптомами заболевания являются патологические кожные реакции. Нейродермит на руках часто начинается с появления мелкой сыпи на тыльной стороне ладоней. Появление сыпи обычно сопровождается сильным жжением и зудом; дискомфорт, который испытывает пациент, может становиться особенно сильным в ночное время суток. Также для нейродермита характерны сезонные обострения, что связано с авитаминозом, который нередко развивается в осенний и весенний период, а также с ношением одежды из шерсти и других грубых и плотных тканей, что может вызвать раздражение кожи и стать одним из факторов, провоцирующих нейродермит.
Помимо тыльной стороны ладоней наружные симптомы нейродермита на руках могут появляться на сгибательных и боковых поверхностях пальцев, на локтевых сгибах и кистях; чаще всего сыпь появляется в области суставов, однако может наблюдаться и на остальных частях предплечий, плеч и кистей.
При нейродермите возникает выраженное покраснение и раздражение кожи, в наиболее тяжелых случаях она может стать отечной. Участки покраснения имеют неправильные очертания с неровными краями и не слишком четким отделением от здоровой кожи. Поначалу покраснение занимает небольшую площадь, однако впоследствии пятна разрастаются и соединяются, образуя большие участки поражения кожных покровов. Из-за ухудшения работы надпочечников во время болезни кожа также может сильно потемнеть; некоторые исследователи связывают нейродермит с возникновением так называемых «старческих пятен» — участков повышенной пигментации, которые обычно наблюдаются на руках, лице и других частях тела преимущественно у пожилых людей.
 Признаки нейродермита на руках
Признаки нейродермита на руках
Помимо покраснения на поверхности кожи часто появляется мелкая узелковая сыпь. Кожный рисунок на пораженных участках углубляется, небольшие складки и линии напоминают скорее трещины и морщины. Кожа становится сухой и грубой, чувствительной к прикосновениям, сильно шелушится; пациент может испытывать боль даже во время принятия душа или нанесения косметических, лечебных средств на поверхность поврежденных участков. Болезненные ощущения, вызванные нейродермитом на руках, могут быть весьма сильными, и нередко доставляют пациенту значительный дискомфорт. Это также связано с тем, что кожа на руках постоянно подвергается механическим воздействиям, контактирует с влагой и различными аллергенами, что лишь усугубляет течение заболевания.
На более поздних этапах развития заболевания сыпь сменяется образованием мокнущих участков изъязвления или корочек. Процесс возникновения новых язв и их постепенного заживления может повторяться множество раз, если причины заболевания не устранены и его развитие продолжается. Нейродермит может стать хроническим, с периодически возникающими обострениями.
Фото нейродермита на руках, представленные на этой странице, помогут вам составить отчетливое представление о картине наружных симптомов заболевания. Однако помимо видимых проявлений для этого недуга характерна и другая симптоматика — в первую очередь связанная с психоэмоциональной сферой. У пациентов, страдающих от нейродермита на руках, нередко наблюдаются такие симптомы как раздражительность и бессонница, ухудшение настроения и общего самочувствия, слабость и апатия, утомляемость.
Нейродермит на руках: лечение
Перед назначением процедур и медикаментов необходимо провести тщательную диагностику, поскольку большинство симптомов нейродермита совпадает с проявлениями других заболеваний, например, с симптомами экземы и плоского лишая. Кроме того, зачастую требуется проведение аллергологической экспертизы для выявления аллергена.
Основу лечения составляют следующие мероприятия:
- Исключение контакта с аллергеном
- Выявление и контроль за другими заболеваниями, способствующими развитию нейродермита (болезни ЖКТ, гормональные сбои и др.)
- Поддержание здорового образа жизни: соблюдение режима дня и принципов правильного питания, физические нагрузки и другие общеоздоровительные мероприятия.
- Исключение стрессовых факторов и психоэмоциональных нагрузок.
При лечении нейродермита на руках также используется широкий спектр лечебных процедур и медикаментов, начиная от цинковой мази и других наружных средств и заканчивая антигистаминными препаратами, устраняющими зуд. Высокую эффективность при нейродермите демонстрируют также физиотерапевтические процедуры, например — ультрафиолетовые ванны и воздействие холодом (криосауна).
Для ухода за пораженной кожей также можно использовать специальные косметические средства, например — средства из серии «Ла-Кри». Важнейшим преимуществом средств серии является гипоаллергенность — они содержат лишь натуральные активные компоненты и не вызывают аллергии, что чрезвычайно важно для пациентов с нейродермитом. Также все средства серии можно использовать как взрослым, так и детям.
Читайте также

Нейродермит — это патологическое раздражение кожи, сопровождающееся болезненностью кожных покровов, появлением мелкой узелковой сыпи и другими наружными симптомами.

Нейродермит — кожное заболевание неврогенно-аллергической природы. Для этой болезни характерно сезонное течение с периодически возникающими обострениями, которые чаще всего приходятся на осенний и…


Нейродермит – это кожное хроническое заболевание неврогенно-аллергического типа, протекающее с периодами ремиссии и обострения.
В медицинской терминологии термин «нейродермит» впервые был использован в 2019 году. В то время данное название характеризовало патологический процесс, сопровождающийся первичным кожным зудом и расчесами.
В настоящее время нейродермитом называется заболевание, которое составляет примерно 40% от общего количества всех кожных поражений.
Чаще всего оно выявляется в детском возрасте, однако в пубертатном периоде (периоде полового созревания) при отсутствии других патологий исчезает самостоятельно. Тем не менее, родители должны быть очень внимательны, так как при отсутствии адекватного лечения нейродермита могут развиться осложнения (изменение кожного рельефа, формирование уплотнений, а также вероятность присоединения инфекции).
В качестве профилактики нейродермита в детском возрасте специалисты рекомендуют неукоснительно придерживаться правил общей гигиены и режима грудного вскармливания. Вместе с тем для предотвращения развития патологического процесса у взрослых следует соблюдать профессиональную и ментальную (психологическую) гигиену.
Причины возникновения и развития нейродермита
-
![]() Наследственная предрасположенность.
Наследственная предрасположенность. - Стрессы, нервные расстройства и длительные негативные эмоции.
- Вредные производственные факторы.
- Длительное умственное напряжение и тяжелый физический труд.
- Патологии пищеварительной системы.
- Систематическое нарушение режима дня.
- Пищевая, лекарственная и другие виды интоксикации.
- Факторы внешней среды, провоцирующие развитие аллергических реакций (сухой корм для аквариумных рыбок, шерсть животных, шерстяные вещи, домашняя пыль, некоторые косметические средства, пуховый наполнитель подушек и одеял, цветочная пыльца, пищевые консерванты и некоторые продукты питания).
- Лекарственные препараты.
Только после того, как будет выяснена причина возникновения нейродермита, можно приступать к лечению заболевания.
Виды нейродермита
Нейродермит – это заболевание, которое имеет несколько видов, обуславливающих степень распространенности патологического процесса по кожным покровам пациента.
Ограниченный нейродермит
При развитии очаговой формы нейродермита пациенты жалуются на возникновение кожных высыпаний на ограниченном пространстве. Как правило, в данном случае бляшки, состоящие из мелких папулезных образований, локализуются в области шеи, на обратной стороне колен, а также в локтевых ямках, в области ануса и половых органов. Чаще всего эти бляшки располагаются симметрично и имеют правильную овальную форму. Их цвет может колебаться от розового до коричневого. В пораженных очагах кожные покровы сухие, инфильтрированные, с характерной лихенификацией (кожным рисунком). Периферическая часть пораженного очага пигментирована. Она постепенно переходит в здоровую, не измененную кожу. В центре очага при обследовании можно выявить зону, которая состоит из папул величиной с булавочную головку (или чуть более). Папулы имеют блестящую поверхность и неправильные очертания.
При очаговом нейродермите (как и при других его формах) не наблюдается мокнутия. Патологические очаги, как правило, покрыты геморрагическими корками или серо-белыми чешуйками. После их отпадения остаются гипер- или депигментированные пятна. В ходе развития заболевания пациенты жалуются на зуд, который усиливается под влиянием раздражающих факторов, а также ночью.
Диффузный нейродермит

Диффузный нейродермит, или, как его еще называют клиницисты, атопический дерматит, это более тяжелая форма патологии, для которой характерно возникновение множественных очагов поражения. Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтевых сгибах), а также на туловище. Вместе с тем диффузный нейродермит зачастую поражает область шеи, гениталии, область заднего прохода и лицо. В данном случае очаги поражения представляют собой сливающиеся лихенифицированные и инфильтрированные кожные участки. Кое-где, помимо лихенификации возникают плоские блестящие узелки. Иногда у пациентов после расчесов наблюдается непродолжительное мокнутие. Как следствие, очаги поражения могут инфицироваться, осложнившись лимфаденитом или пиодермией. Пациентов, страдающих диффузным нейродермитом, отличает отечность и гиперемия кожных покровов, зачастую покрытых мелкими чешуйками.
В том случае, когда заболевание развивается в детском возрасте, очаги поражения также могут возникать на волосистой части головы и вокруг глаз. В период полового созревания патологические проявления у детей зачастую стихают.
Гипертрофический нейродермит
Нейродермит Эрманна – это редкая форма патологии, при которой очаги поражения локализуются на внутренней поверхности бедер и в пахово-бедренных складках. В данном случае у пациентов отмечается резко выраженная инфильтрация и лихенификация кожных покровов, и сильно выраженный зуд, имеющий приступообразный характер. Нередко патологический процесс сопровождается возникновением бородавчатоподобных формирований (бородавчатый нейродермит Крейбиха).
Линеарный нейродермит
Это патология, при которой очаги поражения локализуются преимущественно на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
Остроконечный фолликулярный нейродермит
При развитии данной формы заболевания папулы располагаются вдоль устьев волосяных фолликулов и имеют остроконечную форму.
Депигментированный нейродермит
Такая форма заболевания характеризуется возникновением в зонах поражения выраженной депигментации (частичной или полной потери пигмента тканями).
Декальвирующий нейродермит
Как правило, патологический процесс поражает участки тела, покрытые пушковым волосом, и сопровождается их выпадением.
Псориазиформный нейродермит
В данном случае очаги поражения представляют собой красные уплотнения, покрытые мелкими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и на шее.
Симптомы нейродермита
К наиболее типичным признакам заболевания относят зуд, сыпь, шелушение, покраснение кожных покровов и невротические расстройства. Самым характерным симптомом нейродермита является возникновение сильного кожного зуда еще до появления высыпаний. Далее на коже постепенно формируются мелкие кожные узелки с блестящей поверхностью. Вначале они по цвету не отличаются от нормальной кожи, а затем приобретают коричневато-розовое окрашивание. Через некоторое время узелковые формирования начинают сливаться, образуя сплошной, покрытый чешуйками или геморрагическими корками очаг с размытыми границами. Пораженный участок кожи приобретает синюшное или багровое окрашивание. Вместе с тем в старых очагах зачастую наблюдаются депигментированные участки.

Следует подчеркнуть, что при нейродермите область распространения патологического процесса бывает разнообразной и зависит от его разновидности. Чаще всего очаги поражения локализуются в паховой области, складке между ягодицами, в мошонке , на больших половых губах, в подколенных и локтевых сгибах, а также на шее. При развитии заболевания происходит значительное снижение функции надпочечников, в связи с чем кожные покровы больного темнеют. Вместе с тем пациенты зачастую теряют массу тела, что весьма негативно сказывается на общем состоянии их организма. Также отмечается снижение артериального давления, возникают жалобы на быструю утомляемость, слабость, апатию и повышенную нервную возбудимость. При проведении диагностического лабораторного исследования отмечается снижение уровня глюкозы в крови и уменьшение секреции желудочного сока.
В некоторых случаях нейродермит у взрослых может стать причиной развития лимфаденита (воспаления лимфоузлов), а это, в свою очередь, приводит к ухудшению работы многих органов.
Как правило, рецидивы заболевания возникают в холодное время года, а в летний период у пациентов, наоборот, отмечаются значительные улучшения в состоянии здоровья.
Следует отметить, что наибольшим страданиям подвержены лица, у которых очаги поражения локализуются на руках. Это связано с тем, что кисти рук более всего подвержены влиянию влаги и механическим воздействиям, усугубляющим течение патологического процесса.
Диагностика нейродермита у взрослых
Прежде всего, при постановке диагноза различные виды нейродермита дифференцируют от почесухи, красного плоского лишая, хронической экземы, грибовидного микоза, лимфатической эритродермии, крауроза вульвы и пр.
Также в обязательном порядке учитываются данные анамнеза (в том числе и семейного). Пациент подвергается визуальному осмотру, у него берут анализ крови (для определение уровня иммуноглобулина Е в сыворотке) и пробы с пораженного участка (при наличии пустул обязательно проводится бакпосев на микрофлору). Следует отметить, что у людей, страдающих нейродермитом, уровень иммуноглобулинов класса Е в сыворотке крови повышен, а также у таких пациентов имеются существенные дефекты клеточного иммунитета, отмечается снижение количества Т-лимфоцитов, а в периферической крови выявляется повышенное количество эозинофилов.
Лечение нейродермита
Тактика лечения при нейродермите направлена на устранение нарушений, спровоцировавших развитие патологического процесса, а также на предупреждение рецидивов и пролонгирование ремиссий.
Общие терапевтические мероприятия
- Строгая диета, предусматривающая полное ограничение маринадов, пряностей, шоколада, острых и копченых продуктов, цитрусовых, какао, цельного коровьего молока, яиц, крепких мясных бульонов и пр.
- Запрет на нахождение в жилом помещении домашних животных, аквариумных рыб и цветущих растений (особенно, если выявлена сенсибилизация).
- Ежедневное проведение влажной уборки, а также отказ от ковров, в которых могут находиться пылевые клещи.
- По возможности одежда пациента, страдающего нейродермитом, должна быть просторной, дабы исключить возможное трение и давление. Синтетические и шерстяные вещи в данной ситуации противопоказаны.
- Обязательное условие для больного: полноценный сон, полное исключение переутомления и стрессовых ситуаций.
- Ограничение водных процедур.
Применение седативных и психотропных препаратов
Для того чтобы снизить вероятность развития невротических реакций, пациентам показан прием психотропных и седативных препаратов, транквилизаторов и антидепрессантов. Хотелось бы подчеркнуть, что из растительных препаратов специалисты рекомендуют использовать настойку корня валерианы или настойку пиона.
Санация очагов хронической инфекции
Это одно из наиболее важных условий, которое должно быть соблюдено в ходе комплексного лечения нейродермита.
Нормализация работы желудочно-кишечного тракта
В том случае, если у пациента, страдающего нейродермитом, выявлено нарушение функции пищеварительной системы, то в ходе лечения ему показан прием ферментативных препаратов (мезим форте, фестал, дигестал, панкреатин и пр.). При дисбактериозе кишечника назначаются пробиотики, а при тяжелых хронических формах нейродермита – гепатопротекторы.
Системные препараты, применяемые при лечении нейродермита
Главную роль в лечении данной патологии играют антигистаминные средства (Н-гистаминовые блокаторы).
К препаратам I поколения относят хлопирамин, мебгидролин, хлорфенирамин, прометазин, дифенгидрамин.
Терфенадин, астемизол и фексофенадин — это препараты II поколения.
В группу препаратов III поколения входят эбастин, цетиризин и лоратадин.

Вместе с тем при лечении нейродермита пациентам показан прием кетотифена (стабилизатор мембран тучных клеток) и ципрогептадина (блокатор гистаминовых рецепторов с антисеротониновой активностью).
В настоящий момент наибольшей популярностью пользуются препараты второго и третьего поколений, обладающие пролонгированным действием и не имеющие побочных эффектов на центральную нервную систему (нарушение быстроты реакции и координации движений, сонливость, заторможенность и пр.).
При обострении патологического процесса пациентам показано внутривенное введение 10% раствора глюконата кальция или 30% тиосульфата натрия. В том случае, если к острой форме нейродермита присоединяется вторичная бактериальная инфекция и развивается фурункулез, больным назначается антибактериальная терапия с применением антибиотиков широкого спектра действия.
В особо тяжелых случаях, при нарушении общего состояния и возникновении выраженной экссудации в течение непродолжительного времени и с большой осторожностью назначается лечение гормональными препаратами.
Вместе с тем не так давно в комплексной терапии нейродермита стали использоваться иммунные препараты, стимулирующие Т-лимфоциты (левамизол, тималин, тимоген, т-активин), а для поддержки В-клеточного иммунитета – препарат миелопид. Также многие специалисты и пациенты неплохо отзываются о циклоспорине. Это иммуносупрессор, который показан при терапии очень тяжелых форм нейродермита, не поддающихся лечению традиционными препаратами.
Также в обязательном порядке в период лечения пациенту проводится витаминотерапия с использованием витаминов А, В и Е.
Препараты для местного лечения нейродермита
Для местного лечения нейродермита в дерматологической практике используются различные примочки (борные, резорциновые, таниновые), а также пасты с дегтем, ихтиолом, нафталаном и пр. В тяжелых случаях на пораженные участки кожи накладываются негалогенизированные кортикостероидные мази пролонгированного действия, которые не вызывают атрофии и истончения кожных покровов. У таких препаратов минимум побочных явлений, в связи с чем их разрешают использовать даже при лечении маленьких детей.
Физиотерапевтическое лечение
Очень хорошо себя зарекомендовала при лечении нейродермита такая процедура, как светолечение (с использованием кварцевой лампы, УФО или селективной фототерапии). Селективная фототерапия, предусматривающая использование УФ-лучей с длиной волны 315-320 нм показана пациентам, страдающим нейродермитом, только в период ремиссии заболевания. Длительность курса лечения – 15-20 процедур.
Также в качестве физиотерапевтического лечения при нейродермите дерматологи рекомендуют криомассаж (использование жидкого азота) и облучение очагов поражения медицинским лазером.
Вместе с тем очень благотворно воздействует на организм пациентов санаторно-курортное лечение (побережье Черного и Мертвого морей).
Экстракорпоральная гемокоррекция
Это процедура, которая предусматривает обработку компонентов плазмы крови пациента, либо удаление из неё вредных продуктов, провоцирующих развитие патологического процесса.
Профилактика нейродермита
Для того чтобы предотвратить развитие нейродермита, специалисты рекомендуют проводить своевременное лечение детской экземы и атопического диатеза, а также постоянно поддерживать нормальное физическое и психическое самочувствие. Кожные покровы необходимо постоянно оберегать от перегрева или переохлаждения, воздействия агрессивных веществ и прочих раздражителей. Вместе с тем людям, склонным к развитию аллергических реакций рекомендуется исключить из своего рациона продукты питания, которые могут спровоцировать развитие и обострение патологического процесса, а также ограничить потребление углеводов и соли.
Современная медицина под нейродермитом понимает аллергическое хроническое заболевание, связанное с воспалением кожных покровов, проявляющихся в виде бесполосной сыпи. Заболевание носит сезонный характер, часто с рецидивами и очень распространено среди детей. Иногда в пубертатный период – период полового созревания — нейродермит проходит навсегда. Рассмотрим подробнее нейродермит, симптомы и лечение, фото.
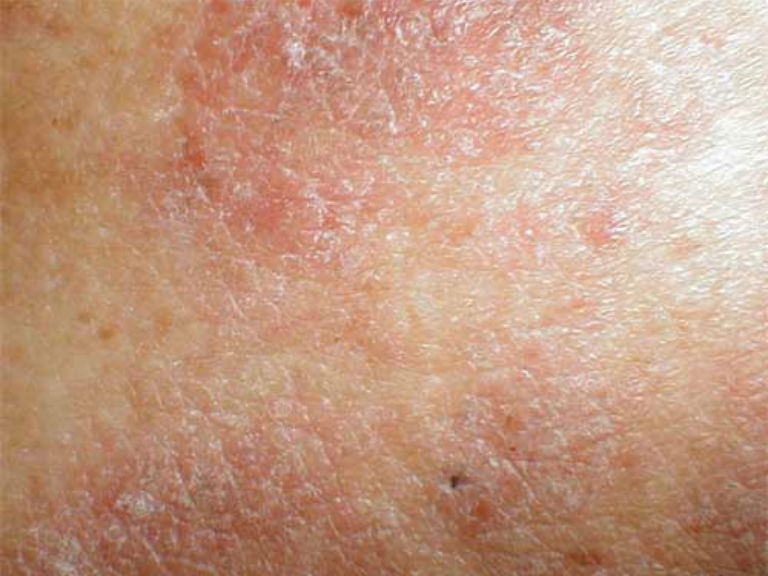
Нейродермит что это такое
Термин «нейродермит» возник в 2019 году, когда был впервые описан случай данного заболевания. В то время считалось, что причина возникновения – расчесывание зудящей сыпи. Можно долго задаваться вопросом нейродермит что это такое, но в настоящее время медицина выявила более глубокие причины появления нейродермита.
Причины возникновения нейродермита
Так как склонность к аллергическим реакциям зачастую наследственная, у пациентов с подобным диагнозом диагностируют и другие заболевания, относящиеся к аллергическим, такие как бронхиальная астма, крапивница, поллиноз, аллергический ринит.
Кроме наследственной предрасположенности современные аллергологи указывают еще на несколько причин возникновения нейродермита. Перечислим некоторые из них:
- нарушения в работе эндокринной системы организма;
- нарушения нервной системы;
- депрессивное или стрессовое состояние;
- употребление в пищу продуктов, способных вызывать аллергию;
- различные интоксикации организма, в том числе инфекционного характера.
При возникновении нейродермита сложно сразу выявить тот фактор, который вызвал заболевание. Ведь аллергеном может оказаться пыльца какого-то растения, шерсть домашнего питомца, наполнитель подушки и так далее. Но, как было сказано выше, болезнь имеет кроме аллергического, еще и психоэмоциональное происхождение. Поэтому причиной внезапных кожных высыпаний может стать депрессия, синдром хронической усталости или психическая травма.
Как выглядит нейродермит и где локализуется
Применительно к месту появления высыпаний и сосредоточения, заболевание можно разделить на ограниченный и диффузный нейродермит.
Ограниченный нейродермит обычно проявляется у взрослых людей. Для него характерны несколько очагов сыпи (чаще всего не более двух) с ярко выраженными покраснениями по краям. Очаги сыпи располагаются в основном на лице, сгибах локтей или под коленями, на шее или затылке. Этот вид нейродермита наблюдается только в одном месте. Смотрим ограниченный нейродермит фото:
На руках

На ногах

На лице


На голове
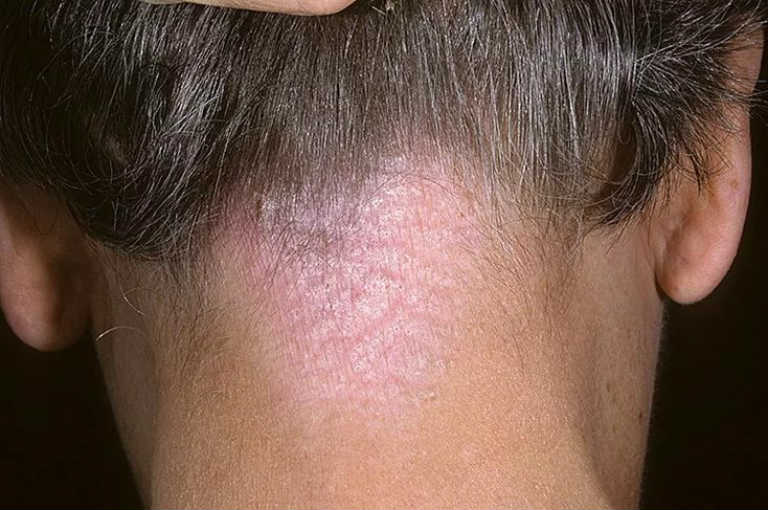
У детей

Диффузный нейродермит может заявить о себе в разном возрасте. Он проявляется большим объемом сыпи, расположенной обычно равноудаленно. Очаги могут быть расположены на лице, груди, в сгибах локтей и коленей, на внутренней стороне бедра и отличаются пепельным цветом, а, в случае расчесывания, становятся плотными образованиями, покрытыми коркой. Диффузный нейродермит фото:
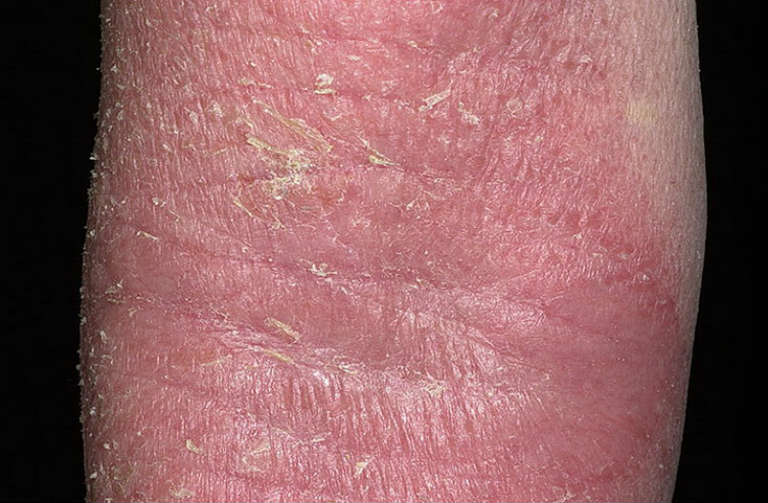
Симптомы нейродермита
Симптоматика заболевания может отличаться, но всегда появление сыпи сопровождаются сильным зудом, усиливающимся к ближе к ночи. В начале пораженные участки кожи ничем не отличаются от здоровых, но в течение недолгого времени они становятся усыпанными мелкими пятнышками, прыщиками, которые иногда сливаются между собой.
Зуд в это время бывает настолько сильным, что человек не может себя сдерживать и расчесывает место высыпания на коже до появления влажной раны.
Пораженные заболеванием области кожи можно условно поделить на три пояса. В центре наблюдается припухлость, середина заполнена прыщиками, а по краям области заметно сильное покраснение.
Однако, симптомы болезни характеризуются не только состоянием кожи, сильным зудом. Нейродермит вызывает изменения в психоэмоциональном состоянии человека. Заболевшие часто раздражительны, страдают расстройством сна, вследствие чего, как в замкнутом круге, получают дальнейшее обострение.
Статья нейродермит, симптомы и лечение, фото приведена с ознакомительной целью.
Лечение нейродермита у взрослых
Поскольку симптомы проявляются достаточно ясно, диагностирование болезни не вызывает сложности. Обычно осмотрев пациента, врач предписывает проведение анализа крови. По результатам анализа становится понятно, что у пациента повышенное содержание лимфоцитов и эозинофилов. Посев, взятый с поверхности пораженной кожи, может выявить наличие грибковых инфекций.
Лечение нейродермита проводится с учетом возраста заболевшего, и включает в себя целый комплекс мер:
- применение медикаментозной терапии;
- восстановление кожного покрова;
- диетическое питание.
Медикаментозная терапия включает в себя антигистаминные препараты – таблетки тавегил, супрастин, димедрол, дипразин и мази:
- мазь Бепантен и ее аналоги: Корнерегель, Д-Пантенол,
- мазь Радевит и ее аналоги: Дифферин, Видестим, Адаклин, Изотрексин),
применение антибиотиков, витаминов, иммуномодуляторов. Врач назначит также препараты, которые улучшают функционирование желудочно-кишечного тракта, действуют успокаивающе на нервную систему больного. Если болезнь запущена, то возможно назначение кортикостероидных препаратов.
Лечение нейродермита народными средствами
Для восстановления кожного покрова хорошо зарекомендовало себя купание в отварах трав, таких как череда, зверобой. Также необходимо обратить внимание на качество одежды. В период лечения лучше всего отказаться от синтетической одежды, а носить изделия из натуральных материалов.
Обязательным элементом лечения является диетическое питание. Из рациона больного необходимо изъять шоколад, цитрусовые, различные виды копченостей. Меню должно состоять из натуральных продуктов, без красителей и вредных добавок.
Лекарственные препараты, диета, натуральная одежда, отсутствие стрессовых ситуаций – все это дает хороший прогноз в лечении нейродермита. Обычно острый период удается купировать в течение двух недель.
Мы рассмотрели тему нейродермит, симптомы и лечение, фото. Надеемся, что ваше здоровье останется с вами как можно дольше.
Нейродермит представляет собой патологию, которая сопровождается характерными высыпаниями на кожных покровах. У людей, которые столкнулись с этим недугом, очень портится внешний вид и ухудшается самочувствие. Если больные своевременно обратятся в медицинские учреждения для консультации и получения адекватной помощи, то им удастся довольно быстро вылечиться или перевести заболевание в состояние стойкой ремиссии.
Как выглядит нейродермит?

Если рассматривать фото нейродермита, то можно заметить, что на кожных покровах пациентов происходят патологические изменения. Все высыпания сопровождаются сильнейшим зудом, из-за чего больные не выдерживают и начинают расчесывать очаги поражения, причиняя этим себе еще больший вред и усугубляя течение недуга.
Данное заболевание современная медицина классифицирует следующим образом:
- Ограниченный. Очаги поражения чаще всего располагаются на промежности, шее, коленных и локтевых сгибах. По фото видно, что нейродермит на руках у взрослых проявляется в виде единичных бляшек, которые имеют овальную форму, уплотненную структуру и шероховатую поверхность. Центральная зона с очагами поражения окружается папулами, имеющими красноватый или розовый оттенок.
- Диффузный. При развитии этой формы патологии у пациентов на кожных покровах появляется большое количество очагов поражения. Их местом локализации являются: лицо, в частности зона глаз и ротовой полости, нижние и верхние конечности (особенно на сгибах), область груди и шеи. Изучая картинки можно заметить, что у пациентов сильно пересыхает кожа, на поверхности которой в период прогрессирования недуга появляются небольшие пузырьки. При обострениях у такой категории больных может из эпидермиса выделяться серозный экссудат.
Классификация
Современная медицина проводит следующую классификацию недуга:
|
Форма нейродермита |
Описание |
|
Местом локализации очагов поражения является область паха |
|
Линейная |
|
|
Псориазоформная |
Местом локализации патологических изменений являются кожные покровы в шейной зоне и в области головы |
|
Очаги поражения размещаются в зоне роста волосяных фолликул (провоцируют их частичное выпадение) |
|
Диффузная |
|
|
Очаговая |
Чаще всего эта форма недуга диагностируется у мужской аудитории |
|
Является разновидностью нейродермита, которая передается по наследству |
Клинические проявления
Нейродермит представляет собой хроническую кожную патологию, которая часто рецидивирует под воздействием провоцирующих факторов. Период обострения сопровождается сильнейшим зудом, из-за которого больные начинают на уровне рефлексов расчесывать очаги поражения. В результате места с травмированной кожей начинают отекать, присутствующий на них эпидермис уплотняется, после чего на нем появляются папулы овальной формы. В большинстве случаев рецидивы случаются в демисезонное время года. После перехода в состояние ремиссии у многих пациентов остаются высыпания на некоторых участках кожи, например, вокруг губ.
Причины

Нейродермит на лице и на других частях тела развивается под воздействием внутренних факторов.
Специалисты рассматривают в качестве причин появления этого недуга следующие патологические состояния:
- нарушения в работе эндокринной и нервной систем;
- плохую наследственность;
- стрессовые ситуации;
- неспособность организма адаптироваться к перемене климата;
- проживание в экологически неблагоприятном регионе;
- употребление в пищу некачественных продуктов;
- интоксикация;
- эмоциональное, интеллектуальное, физическое перенапряжение;
- нарушение обмена веществ;
- продолжительный прием медикаментов;
- нарушения в работе ЖКТ и т. д.
Симптомы нейродермита и лечение
Специалисты, прежде чем назначить медикаментозное лечение нейродермита у взрослых, изучают симптомы и выявляют спровоцировавшие недуг факторы. Данный вид кожной патологии на самой ранней стадии развития может себя никем не проявлять.
Со временем у пациентов появляется характерная симптоматика:
- пересыхают кожные покровы;
- начинается сильнейший зуд;
- на коленных и локтевых сгибах, а также на других частях тела, появляются папулы;
- больные становятся эмоционально нестабильными;
- на пустом месте появляется раздраженность;
- развиваются депрессии;
- в крови может снижаться уровень сахара;
- нарушаются пищеварительные процессы и т. д.
Диагностические мероприятия

Чтобы диагностировать нейродермит специалист проводит визуальный осмотр пораженных участков кожного покрова. На сегодняшний день не существует каких-либо специальных диагностических мероприятий для выявления этого недуга. Дерматолог может направить пациента на лабораторное исследование крови. Если результат покажет повышенное содержание эозинофилов, то значит, первичный диагноз будет подтвержден клинически. Также биологический материал больного может изучаться специалистом под микроскопом. В обязательном порядке проводится дифференцирование нейродермита с другими кожными патологиями, имеющими схожую симптоматику.
Медикаментозная терапия
Перед тем как специалист назначит больному консервативный курс терапии, он должен выявить все факторы, которые спровоцировали развитие недуга. После этого разрабатывается план лечения, который включает:
- Выявление аллергенов посредством проведения специального тестирования.
- Устранение сопутствующей симптоматики.
- Комплексную терапию основного заболевания.
- Оздоровление пациента, укрепление его иммунитета.
- Проведение профилактических мероприятий.
Дерматологи при проведении комплексной терапии нейродермита могут применять следующие медикаменты:

- Группа энтеросорбентов. Пациентам часто назначаются такие лекарственные средства: Полифепан, Энтеросгель, Активированный уголь. Они могут иметь форму геля, либо порошкообразную структуру. Проникая в организм больного, они начинают связывать все вредные вещества, после чего обеспечивают их довольно мягкое выведение.
- Группа диуретиков. Специалисты чаще всего прописывают пациентам таблетки Леспефлана, Гигротона, Верошпирона. Присутствующие в таких лекарствах активные вещества очищают организм и запускают процессы обновления лимфы. Такие медикаменты вместе с мочой выводят из организма аллергены.
- Группа антибиотиков. У некоторых больных нейродермит имеет бактериальную природу, поэтому для борьбы с инфекцией им необходимо пропить курс антибиотиков. Такой категории пациентов лекарства этой группы назначаются после проведения анализа, позволяющего определить устойчивость патогенной микрофлоры к тому или иному препарату.
- Группа иммуномодуляторов. Больным прописываются такие медикаменты для укрепления иммунитета. В большинстве случаев назначаются таблетки Ликопида, Кагоцела, Иммунала.
Наружная терапия

При комплексной терапии нейродермита специалисты задействуют лекарственные средства, которые предназначены для наружного нанесения на пораженные участки кожи. Дерматологи рекомендуют такой категории больных два вида медикаментов:
- Группа кортикостероидных мазей. Например, терапия проводится мазями «Оксикорта», «Гидрокортизона», «Синалара». Такие медикаменты обладают широким спектром действия, способны тормозить процесс разрастания тканей, снимают отечность и устраняют зудение. Из-за большого количества побочных эффектов такие лекарственные средства можно применять только по назначению дерматологов, которые будут контролировать процесс терапии.
- Группа кератопластических мазей. Например, Серная, Цинковая, Дегтярная. Такие медикаменты оказывают смягчающее действие, благодаря чему быстрее проходит процесс отшелушивания.
Физиопроцедуры
Людям, которым была диагностирована эта форма кожной патологии, рекомендуется курсами проходить специальные физиопроцедуры. Хороший эффект достигается после прохождения магнитной или лазерной терапии. Также дерматологи назначают сеансы ультрафиолетового облучения, которые помогают улучшить состояние кожных покровов. Пациентам рекомендуется принимать ванны, наполненные травяными отварами, которые будут оказывать целебное воздействие на пораженный эпидермис.
Народные рецепты

Многие дерматологи включают в схему лечения нейродермита народные рецепты, которые задействуются параллельно с медицинскими препаратами и наружными лекарственными средствами. Прежде чем применить какой-либо «дедовский» метод больные должны получить консультацию у специалистов, так как на некоторые целебные травы у них может наблюдаться индивидуальная непереносимость.
Если у пациента не было выявлено противопоказаний, то он может задействовать в качестве дополнительной терапии следующие рецепты:
- В отдельной посуде смешиваются следующие компоненты: березовый деготь, пчелиный воск, жир гуся. После этого они доводятся на маленьком огне до кипения и остужаются. После загустения целебное средство можно применять для наружной обработки пораженных участков эпителия.
- Растапливается свиное сало (0,5кг), процеживается. В полученный жир добавляется сера (250г). Все компоненты перемешиваются, и после загустения мазь может задействоваться для наружной терапии.
- В пиалку выдавливается детский крем (1ст.л.), к которому добавляется сок чистотела (0,5ст.л.). После перемешивание средством можно проводить обработку очагов поражения.
- Для наружной обработки можно задействовать травяные отвары и настои.
Все приготовленные собственноручно мази, а также приобретенные в аптеках лекарственные средства, необходимо наносить только на подготовленные кожные покровы. Очаги поражения предварительно моют с мылом и просушивают. Перед первым нанесением целебных средств нужно провести пробу, на предмет развития аллергических реакций. Если проявится негативная реакция, то это средство нельзя применять.
 Наследственная предрасположенность.
Наследственная предрасположенность.