Гнойный менингит – симптомы и лечение у взрослых
Гнойный менингит – это заболевание инфекционной природы, которое развивается вследствие проникновения бактериальной флоры через гематоэнцефалический барьер с поражением оболочек мозга. В среднем, регистрируется 4 случая на 100 тысяч населения в год. Является одним из самых тяжелых воспалительных заболеваний ЦНС.
Очень важно не пропустить первые признаки заболевания, вовремя провести диагностику для назначения своевременного лечения и более благоприятного прогноза. О гнойном менингите читайте в данной статье.
Классификация гнойных менингитов
Главным признаком гнойных менингитов является наличие гнойного экссудата с преобладанием нейтрофильного плеоцитоза.
Гнойные менингиты делятся на две большие группы:
- первичные (являются самостоятельной нозологией. Типичный пример – менингококковый менингит);
- вторичные (являются осложнением других заболеваний. Например, при отите, гайморите).
По локализации выделяют следующие менингиты:
- генерализованные (конвекситиальный менингит при менингококковой инфекции, когда поражается вся выпуклая поверхность головного мозга);
- ограниченный (базальный менингит с поражением основания головного мозга при туберкулезном менингите).
Выделяют несколько вариантов клинического течения данной нозологии:
- молниеносное;
- острое;
- подострое;
- хроническое.
Тяжесть течения данного заболевания может быть представлена в следующем виде:
- легкое течение;
- средней степени тяжести;
- тяжелое течение;
- крайне тяжелое течение менингита.
Клиника гнойных менингитов

В зависимости от того, каким возбудителем вызвано воспаление в головном мозге, клиника имеет свои особенности. В целом, для всей группы бактериальных менингитов характерно бурное начало с быстрым нарастанием симптоматики. Обобщенно можно выделить следующие настораживающие признаки:
- интенсивная головная боль, которая нередко сопровождается рвотой, не приносящей облегчения. К тому же головную боль потенцирует яркий свет, шум, прикосновения;
- выраженная гиперестезия;
- наличие менингеального симптома (ригидность затылочных мышц, положительные симптомы Кернига, Брудзинского);
- частая рвота, которая не приносит облегчения, и отсутствие расстройства стула;
- высокая температура тела (более 39 градусов), которая не снижается после приема жаропонижающих средств;
- наличие судорог или судорожной активности;
- нарушения сознания (от оглушения до глубокой комы) или неадекватное поведение больного с наличием психомоторного возбуждения;
- наличие выраженного интоксикационного синдрома: общая слабость, миалгии (боли в мышцах), артралгии (боли в суставах), отказ от приема пищи, звон в ушах, головокружение;
- кожная сыпь геморрагического характера (характерно для менингококковой инфекции).
В эпидемиологическом отношении первичные гнойные менингиты вызываются преимущественно менингококком, пневмококком и гемофильной палочкой.
Менингококковый менингит. Характерно острое начало, редко возможны симптомы назофарингита. Резко повышается температура тела до фебрильных цифр, появляется озноб, гиперестезия, интенсивная головная боль, которая сопровождается тошнотой и рвотой. Через сутки нарастает менингеальный синдром, появляется ригидность затылочных мышц. Состояние больного прогрессивно ухудшается – психомоторное возбуждение с галлюцинациями может смениться на оглушение и сопор. Возможно поражение черепных нервов (чаще зрительного и слухового с последующим осложнением в виде глухоты и слепоты). Ярким симптомом менингококковой инфекции является наличие характерной пятнисто-популезной геморрагической сыпи, которая в тяжелых случаях приводит к некрозу кожи. Специфическим осложнением менингококковой инфекции является синдром Уотерхауза-Фридериксена (кровоизлияние в кору надпочечников), летальность при котором составляет 100%.
Пневмококковый менингит. Чаще всего болеют дети и взрослые старше 40 лет. Источниками инфекции являются несанированные очаги: отиты, синуситы, мастоидиты, черепно-мозговые травмы. Пневмококковый менингит может протекать как первичный бактериальный менингит, его клиническая картина очень похожа на менингококковый. Характеризуется таким же тяжелым течением и высокой летальностью и осложнениями при отсутствии своевременного адекватного лечения.
Пневмококковый вторичный менингит начинается подостро, протекает менее тяжело, но характеризуется более затяжным течением и частыми рецидивами, так как терапия обычно назначается поздно. Возможно появление сыпи, как при менингококковой инфекции, септическое течение. Летальный исход часто наступает на 8-10 сутки из-за поздней диагностики и этиотропного лечения.
Менингит, вызванный гемофильной палочкой. Чаще болеет новорожденные и дети до 5 лет. Заболевание развивается при наличии очагов хронической инфекции: пневмония, отиты, риниты, гаймориты. Начало болезни постепенное, протекает вяло и волнообразно. Периоды мнимого улучшения могут наступить даже при отсутствии лечения. Для этого заболевания характерна церебральная гипотензия, а спинномозговую жидкость можно получить только при помощи шприца. При развитии церебральной гипотензии болезнь протекает очень тяжело из-за развития эксикотоксикоза.
Стафилококковый менингит. Является вторичным менингитом на фоне абсцессов, пневмоний, остеомиелита костей черепа, при сепсисе. Протекает тяжело, плохо поддается лечению из-за устойчивости стафилококка к антибиотикам. Характерной особенностью является склонность к абсцедированию. Летальность очень высока.
Изолировано менингеальный синдром не всегда свидетельствует о наличии менингита. Менингеальные симптомы могут наблюдаться при любых других инфекционных заболеваниях, интоксикациях, опухолях головного мозга, но спинномозговая жидкость при этом не является воспалительной. Такое явление носит название менингизма и связано с повышением внутричерепного давления.
Диагностика гнойных менингитов

Для диагностики гнойных менингитов важным является сбор эпидемиологического анамнеза: перенесенные болезни, наличие очагов хронической инфекции, травмы, контакт с больными людьми.
Одним из самых важных исследований является анализ спинномозговой жидкости. При гнойных менингитах она будет мутной, беловатой или желтой, а иногда и зеленоватой, что характеризует конкретного возбудителя. Резко вырастает цитоз – до 2019 и более клеток за счет нейтрофилов, увеличивается количество белка, становятся положительными реакции Панди и Нонне-Апельта.
Кроме анализа спинномозговой жидкости, необходимо провести следующее обследование:
- клинический анализ крови (в нем будет определяться лейкоцитоз со сдвигом формулы влево, возможно даже до юных форм. При развитии септического состояния необходимо сделать анализ крови на стерильность);
- анализ мочи клинический;
- КТ, МРТ — исследование;
- рентгенография придаточных пазух, легких, черепа;
- консультация невролога, инфекциониста, при необходимости нейрохирурга.
Лечение гнойных менингитов
Успех лечения и выздоровления зависит от своевременности адекватной терапии. Такие больные обязательно лечатся, в зависимости от степени тяжести, или в инфекционном стационаре, или в реанимационном отделении. Конкретному больному назначается соответствующая терапия, но обобщенно можно выделить следующие принципы терапии:
- антибактериальная терапия (при возможности экспресс диагностики возбудителя назначается этиотропная антибактериальная терапия. Если нет возможности верифицировать возбудителя, вначале назначаются антибиотики эмпирически, с последующей их ротацией);
- противоотечная терапия, направленная на ликвидацию отека мозга;
- коррекция функции дыхания, сердечно-сосудистой системы, водно-солевого обмена;
- противосудорожная терапия;
- нейропротекция.
При своевременном лечении прогноз для выздоровления благоприятный.
Уральский государственный медицинский университет, учебный фильм » Менингококковый менингит»:
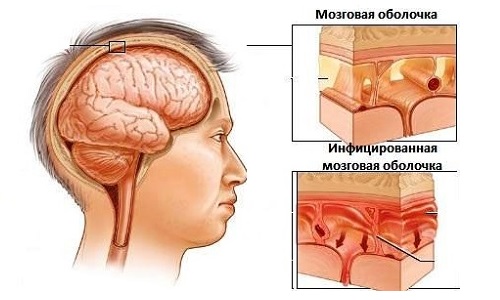
Гнойный менингит – это тяжелое заболевание, сопровождающееся воспалением мозговых оболочек и вызываемое инфекцией. Данное заболевание опасно для всех возрастов, но наиболее часто поражает людей со слабым иммунитетом. В статье мы рассмотрим подробнее, что это за патология, кто эту болезнь вызывает, какие виды и симптомы менингита бывают, а также, как его диагностировать и лечить.
Что это такое?
Гнойный менингит – это воспаление мягкой оболочки мозга, при котором непосредственно мозговая ткань не затрагивается.
В роли причины возникновения заболевания выступает бактериальная инфекция:
- пневмококки – 13% случаев;
- менингококки – 20% случаев;
- стафилококки;
- стрептококки и кишечная палочка – заражение характерно для новорожденных;
- гемофильная палочка;
- синегнойная палочка.
По статистике гнойный менингит возникает у 3,3 из 100 тысяч человек.
Наиболее опасен он для детей до пяти лет и людей с ослабленным иммунитетом.
Классификация
 В зависимости от происхождения заболевание делят на:
В зависимости от происхождения заболевание делят на:
- Первичный – возникает как самостоятельное заболевание. Инфекция попадает в ротовую и носовую полости, откуда через пазухи носа заражает мозговые оболочки. Их прямое заражение возможно при открытых черепно-мозговых травмах либо во время операции на мозге при недостаточной стерилизации инструментов.
- Вторичный – выступает в роли осложнения уже имеющегося воспалительного процесса.
По локализации воспаления выделяют:
- Базальный менингит – воспаление затрагивает основание мозга. Заболевание характеризуется менингеальными симптомами и симптомами поражения черепно-мозговых нервов.
- Конвекситальный – воспаление базируется в области коры головного мозга. Характеризуется психомоторным возбуждением.
- Тотальный – поражает всю мягкую оболочку мозга.
- Спинальный – затрагивает только мягкую оболочку спинного мозга.
По типу течения различают:
- Молниеносный – характеризуется быстрым развитием и отеком мозга.
- Острый – наиболее распространенный тип. Сочетает общемозговые симптомы и менингеальные.
- Абортивный – тяжело диагностируется, преобладают симптомы интоксикации.
- Рецидивирующий – возникает при наличии хронического очага инфекции.
Пути заражения и инкубационный период
Попадание инфекции в организм осуществляется следующими способами:
- Воздушно-капельный. При таком типе заражения патогенные микроорганизмы проникают через органы дыхания от инфицированного человека и из окружающей среды.
- Контактный. Такой тип возможен только при открытых черепно-мозговых травмах и операциях на черепе и мозге без надлежащей стерилизации инструментов, а также при воспалении мозга или костей черепа.
- Гематогенный и лимфогенный. Такое заражение происходит при переносе инфекции током крови или лимфы от очага инфекции в пределах одного организма.
Отдельно выделяют такой пути передачи инфекции, как от матери ребенку через плацентарный барьер.
Инкубационный период – это время, которое требуется микроорганизмам для размножения и проникновения в ткани. Его окончание сопровождается появлением первых симптомов заболевания.
Для гнойного менингита инкубационный период чаще всего составляет 2 – 5 дней.
Симптомы заболевания
Заболевание начинается остро с повышения температуры до 39 – 40 градусов и сопровождается ознобом.
Основные симптомы на первых этапах заболевания:
-
![]() высокая температура;
высокая температура; - озноб;
- сильная головная боль;
- тошнота и рвота, не зависящие от приема пищи;
- положительная реакция на пробы Кернига и Брудзинского;
- ригидность мышц задней поверхности шеи и спины;
- судороги.
К третьему дню интенсивность симптомов нарастает, добавляются повышенная чувствительность к слуховым, тактильным и зрительным раздражителям.
Пациент жалуется на слишком яркий свет, громкие звуки и болезненность прикосновений.
Нередко появляются более тяжелые нарушения, такие как параличи, частичная потеря памяти. Это говорит о том, что воспаление перешло на мозговые ткани и привело к развитию менингоэнцефалита.
В зависимости от локализации очага воспаления добавляют такие симптомы:
- нарушение зрения и слуха;
- галлюцинации;
- бред;
- психомоторное возбуждение;
- двоение в глазах.
Важно!
При обнаружении этих симптомов незамедлительно обратитесь за медицинской помощью. Своевременное начало
лечения
позволит избежать серьезных
осложнений
.
Методы диагностики
Для постановки диагноза гнойный менингит проводят следующие анализы:
- анализ крови;
- анализ мочи;
- пункция спинномозговой жидкости.
В первую очередь, обращают внимание на наличие менингиальных симптомов:
-
![]() Ригидность мышц задней поверхности шеи и спины, из-за чего пациент не может наклонить голову к груди.
Ригидность мышц задней поверхности шеи и спины, из-за чего пациент не может наклонить голову к груди. - Положительная реакция на пробу Кернига – пациент не может полностью выпрямить ноги.
- Положительная реакция на пробу Брудзинского – пациент не контролирует сгибание ног в коленях и тазобедренном суставе.
Также при осмотре выявляется угасание брюшных рефлексов и усиление глубоких.
В некоторых случаях, появляется сыпь на теле, особенно в области рта. Данный признак более характерен для детей, но встречается и у взрослых. При его наличии фрагменты сыпи тоже берут на анализ.
При сборе спинно-мозговой жидкости отмечается ее мутный цвет, наличие гноя и высокое давление, с которым она вытекает. В ходе лабораторных анализов выявляют высокое содержание белка и нейтрофильный плеоцитоз в спинномозговой жидкости, низкое содержание сахара и хлоридов, в крови – высокое количество лейкоцитов и увеличение СОЭ.
При подозрении на вторичный менингит проводят рентген легких и пазух носа для выявления изначального очага инфекции.
Лечение
Лечение гнойного менингита длится около двух недель и осуществляется только в стационарном отделении под постоянным контролем инфекциониста и невролога. Это объясняется тем, что только врач поставит правильный диагноз, назначит соответствующую терапию в зависимости от изменений состояния пациента.
Самолечение же приведет к ухудшению состояния, развитию осложнений и, возможно, гибели больного.
Терапия имеет три основных направления:
- Антибиотики пенициллинового ряда: Цефтриаксон, Цефотаксим, Меронем. Они используются для угнетения способности к размножению микроорганизмов и их уничтожения.
- Капельница с физраствором и витаминами для снятия симптомов интоксикации.
- Препараты для снижения внутричерепного давления.
Важно! Не принимайте лекарственные средства без назначения врача. Это приведет к развитию побочных эффектов и вызовет ухудшение самочувствия пациента.
Последствия для здоровья
Гнойный менингит без правильного лечения приводит к развитию множества осложнений, опасных для здоровья и жизни:
- головные боли;
- нарушения внимания;
- цереброспинальный синдром;
- замедленная двигательная активность;
- низкий темп мышления;
- личностные нарушения: плаксивость, раздражительность, капризность.
Профилактика
 Основной способ профилактики заболевания – это вакцинация от бактериальной инфекции. В России она проводится по желанию пациента. Кроме того, для предотвращения вторичного менингита необходимо своевременное и грамотное лечение сопутствующих заболеваний.
Основной способ профилактики заболевания – это вакцинация от бактериальной инфекции. В России она проводится по желанию пациента. Кроме того, для предотвращения вторичного менингита необходимо своевременное и грамотное лечение сопутствующих заболеваний.
Особенно это касается инфекций, вызывающих воспаление. Также врачи рекомендуют проводить мероприятия по укреплению иммунитета.
Хорошо себя зарекомендовали:
- сбалансированное питание;
- витаминотерапия;
- активный образ жизни;
- закаливание;
- отказ от вредных привычек.
Гнойный менингит – это опасное заболевание, которое без надлежащего лечения приводит к развитию множественных серьезных осложнений. Оно характеризуется воспалением мозговых оболочек и без терапии вызывает вторичное воспаление мозга. Важно помнить о том, что менингит, как и любое другое заболевание, легче предотвратить, чем вылечить.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
ПРОВЕРЕНО
Эта статья была проверена нашими экспертами, практикующими врачами с многолетним опытом.
Задать вопрос
 высокая температура;
высокая температура; Ригидность мышц задней поверхности шеи и спины, из-за чего пациент не может наклонить голову к груди.
Ригидность мышц задней поверхности шеи и спины, из-за чего пациент не может наклонить голову к груди.