Этиология гб
Гипертоническая
болезнь
(первичная,
эссенциальная гипертензия) — хроническое
заболевание, основным клиническим
проявлением которого является длительное
и стойкое повышение артериального
давления боле 140/90 мм.рт.ст.
Этиология.
Факторы риска: В
развитии ГБ имеет значение сочетание
генетической предрасположенности и
факторов окружающей среды, хроническое
психоэмоциональное перенапряжение
(частые
стрессы), избыточное потребление
соли, тучность,
курение, малоподвижный образ жизни
(гиподинамия), возраст,
пол, раса, уровень холестерина в крови,
толерантность к глюкозе, активность
ренина. Чем в более раннем возрасте
отмечается повышение АД, тем менее
продолжительна будет жизнь больного,
если своевременно не назначить лечения.
Течение гипертонической болезни у
женщин более благоприятно, чем у мужчин,
спутником ГБ является атеросклероз.
Патогенез:
патогенетическим
фактором развития гипертонической
болезни считается снижение тормозного
влияния коры большого мозга на
подкорковые вегетативные центры
(прессорные), что вызывает их стойкое
перевозбуждение. Это ведет к спазму
артериол и повышению АД. Причиной
снижения тормозного влияния коры
большого мозга на подкорковые прессорные
центры является ослабление ее тонуса
под влиянием избыточных сигналов,
поступающих от внешних и внутренних
раздражителей (чаще всего это длительные
стрессовые ситуации с негативной
эмоциональной окраской).
Патанатомия:
— доклиническая
стадия: в
артериолах и мелких артериях развивается
гипертрофия мышечного слоя и эластических
структур (при кризе – признаки спазма
аретриол: плазматическое пропитывание
и фибриноидный некроз). В сердце: умеренная
гипертрофия ЛЖ без расширения полостей
(концентрическая гипертрофия).
— стадия
распространенных изменений артериол:
в сосудах развивается гиалиноз и
артериолосклероз, эластофиброз
(расщепление внутренней эластической
оболочки). Поражаются и сосуды мышечного
типа.
— стадия органных
изменений: усугубление
процесса, развитие окклюзии сосудов
внутренних органов с нарушением их
кровоснабжения и трофики. Развивается
склероз, уплотнения, атрофия паренхимы
органов.
Гипертонический
криз – это резкое повышение АД, вызванное
спазмом артериол.
Морфология:
1)
спазм артериол (наблюдается гофрированность
и деструкция базальной мембраны эндотелия
сосуда – эндотелиоциты лежат в виде
«частокола») .
2)
плазматическое
пропитывание (фибриноидный некроз
стенки артериолы, тромбоз и диапедезные
кровоизлияния).
83. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ
ФОРМЫ Г.Б.,ИХ ХАРАКТЕРИСТИКА, ПРИЧИНЫ
СМЕРТИ. На
основании преобладания сосудистых,
геморрагических, некротических и
склеротических изменений в сердце,
мозге, почках при гипертонической
болезни выделяют сердечную, мозговую
и почечную клинико-морфологические ее
формы.
Сердечная форма
гипертонической болезни, как и сердечная
форма атеросклероза, составляет
сущность ишемической болезни сердца.
Мозговая форма
гипертонической болезни в настоящее
время стала основой цереброваскулярных
заболеваний.
Почечная форма
гипертонической болезни характеризуется
как острыми, так и хроническими
изменениями.
Костры м изменениям
относятся инфаркты почек и артериолонекроз
почек. Инфаркты почек появляются при
тромбоэмболии или тромбозе артерий.
Иногда они бывают субтотальными или
тотальными. Артериолонекроз почек —
морфологическое выражение злокачественной
гипертонии. Помимо артериол, фибриноидному
некрозу подвергаются капиллярные петли
клубочков (см. рис. 152), в строме возникают
отек и геморрагии, в эпителии канальцев
— белковая дистрофия.
Изменения почек
при хроническом доброкачественном
течении гипертонической болезни
связаны с гиалинозом артериол,
артериолосклерозом. Гиалиноз артериол
сопровождается коллапсом капиллярных
петель и склерозом клубочков —
гломерулосклерозом. В результате
недостаточного кровоснабжения и
гипоксии канальцевая часть большинства
нефронов атрофируется и замещается
соединительной тканью, которая
разрастается также вокруг погибших
клубочков. Изменения глаз при
гипертонической болезни вторичные,
связанные с характерными изменениями
сосудов. Они представлены отеком соска
зрительного нерва, кровоизлияниями,
отслойкой сетчатки, белковым выпотом
и отложением в ней белковых масс,
некрозом сетчатки и тяжелыми дистрофическими
изменениями нервных клеток ганглиозного
слоя. Изменения эндокринных желез: в
надпочечниках происходит гиперплазия
мозгового и коркового слоев с образованием
в последнем регенераторных аденом. В
передней доле гипофиза отмечается
гиперплазия базофильных клеток, как и
клеток задней доли, выделяющих
вазопрессорные вещества. В других
органах нередко возникают изменения,
служащие проявлением гипертонических
кризов или следствием хронической
гипоксии.
84. ИШЕМИЧЕСКАЯ
БОЛЕЗНЬ СЕРДЦА.КЛАССИФИКАЦИЯ,ФОРМЫ,СВЯЗЬ
С АТЕРОСКЛЕРОЗОМ И Г.Б. ЭТИОЛОГИЯ И
ПАТОГЕНЕЗ. ФАКТОРЫ РИСКА.
Ишемическая болезнь сердца — группа
заболеваний, обусловленных абсолютной
или относительной недостаточностью
коронарного кровообращения. Поэтому
ишемическая болезнь — это коронарная
болезнь сердца. Этиология и патогенез.
Среди непосредственных причин развития
ишемической болезни сердца следует
назвать длительный спазм, тромбоз или
тромбоэмболию венечных артерий сердца
и функциональное перенапряжение миокарда
в условиях атеросклеротической окклюзии
этих артерий. Однако это — лишь местные
причины развития ишемии и некроза
сердечной мышцы и его последствий.
Этиологические факторы атеросклероза
и гипертонической болезни, прежде всего
психоэмоциональное перенапряжение,
ведущее к ангионевротическим нарушениям,
являются этиологическими факторами
ишемической болезни сердца. Поэтому-то
атеросклероз, гипертоническая болезнь
и ишемическая болезнь сердца «идут
рядом». Лишь в редких случаях при
ишемической болезни сердца отсутствует
атеросклероз венечных артерий сердца.
Патогенетические факторы(ФАКТОРЫ РИСКА)
ишемической болезни, атеросклероза и
гипертонической болезни также общие.
Среди них главные: 1) гиперлипидемия; 2)
артериальная гипертензия; 3) избыточная
масса тела (ожирение); 4) малоподвижный
образ жизни; 5) курение; 6) нарушение
толерантности к углеводам, в частности
сахарный диабет; 7) мочекислый диатез;
8) генети¬ческая предрасположенность;
9) принадлежность к мужскому полу.
Классификация ИБС
ОСТРАЯ ИБС 1. Внезапная сердечная смерть
2. Острая очаговая ишемическая дистрофия
миокарда 3. Инфаркт миокарда ХРОНИЧЕСКАЯ
ИБС 1. Крупноочаговый кардиосклероз 2.
Мелкоочаговый кардиосклероз
Фоном для развития
является атеросклероз.
Медики называют патогенезом систему возникновения, а также развития гипертонии и любого другого заболевания. Гипертоническая болезнь чаще всего диагностируется у жителей крупных городов: они больше подвержены стрессам и нарушенному ритму жизни. Соблюдение рекомендаций врача позволяет свести симптомы болезни и уровень смертности к минимуму.

Патогенез заболевания
Исследователи полагают, что гипертония может передаваться по наследственности. Болезнь проявляется при неблагоприятных условиях, которые вызывают патогенез гипертонической болезни.
Основой патогенеза гипертонической болезни является поражение периферических сосудов.
Они деформируются, а в результате нарушается регуляция обмена веществ. Это приводит к сбоям в работе продолговатого мозга и гипоталамуса, что вызывает значительное увеличение выработки прессорных веществ.

Артериолы перестают реагировать на минутные выбросы крови сердечной мышцей, поскольку артерии не способны расшириться. Во внутренних органах повышается уровень давления. Если повысилось давление в почках, то это приводит к излишней выработке ренина. Гормон попадает в кровь, где вступает во взаимодействие с ангиотензиногеном. Ренин постепенно переходит в первое и второе состояние ангиотензина. Второй тип — сильное сосудосуживающее вещество. Совокупность процессов приводит к повышению артериального давления.
Этиология гипертонии
Медицинский термин «этиология» означает причину и условия возникновения заболевания. Этиология и патогенез рассматривают как эссенциальную, так и симптоматическую гипертонию. Первичная или эссенциальная ГБ — отдельное самостоятельное заболевание. Симптоматическая или вторичная становится уже результатом патологических изменений в организме человека.

Этиология АГ и патогенез артериальной гипертонии неразрывно связаны между собой. Это привело к появлению термина «этиопатогенез», который включает причины и механизмы формирования, развития и проявления болезни.
Врачи выделяют несколько основных причин, которые приводят к развитию ГБ:
- Постоянное физическое или эмоциональное перенапряжение. Стрессовые ситуации провоцируют возникновение артериальной гипертензии, инфаркты и инсульты,
- Наличие заболевания у родственников,
- Ожирение,
- Повышенный уровень шума,
- Необходимость напрягать зрение,
- Долгое умственное напряжение,
- Работа в ночное время суток,
- Употребление большого количества соли,
- Злоупотребление алкоголем и крепкими напитками,
- Курение,
- Период климакса у женщин,
- Период активного роста у мужчин,
- Неправильное питание и высокий уровень в крови холестерина,
- Атеросклероз,
- Хронические болезни почек и других органов.
Клиника гипертонического заболевания
Клиника заболевания — это течение болезни. Разные формы гипертонии сопровождаются определенным уровнем АД.
На первой стадии гипертонии происходит кратковременное повышение АД (до 160/99 мм.рт.ст.), которое обычно возвращается в норму самостоятельно. На второй стадии гипертонической болезни отмечается стабильный и высокий уровень кровяного давления (до 180/109 мм.рт.ст.). Понизить показатели без приема лекарственных препаратов уже невозможно. Третья степени гипертонии (АД свыше 180 на 110 мм.рт.ст.) характеризуется осложнениями, изменениями внутренних органов (сердце, почки, печень, сосуды, головной мозг), снижением сосудистого тонуса.

Болезнь может развиваться как медленно, так и стремительно. Быстрое развитие врачи приравнивают к злокачественной форме. Она более опасно и сложна в лечении.
Проявление клиники
На раннем этапе повышенный уровень АД сопровождается общей слабостью, быстрой утомляемостью, неспособностью долго концентрироваться, головной болью и частыми головокружениями. Часто больные жалуются на бессонницу. На 1 стадии активируется симпатическое нервное влияние на стенки всех сосудов кровеносной системы. Результат — сужение емкостных сосудов, поступление в сердце большого количества венозной крови. Все это сопровождается повышением сердечного выброса. Вместе с активацией СНВ происходит повышение уровня общего периферического сопротивления в сосудах, спазмы в емкостных сосудах. Это уже приводит к увеличению объема циркулирующей крови.

Все эти факторы вызывают закрепление повышенного уровня АД. В результате продолжительного и регулярного повышения АД увеличивается гипертрофия ГМК артериол и миокарда, развивается атеросклероз. Проявляется это в ухудшении памяти, координации движения, проблемах со зрением. Нарушается мозговое кровообращение, а тяжелое течение болезни сопровождается еще и ишемическими, и геморрагическими инсультами.
Ухудшает течение болезни тахикардия, напряженный пульс, увеличение левого сердечного желудочка. Опасность тахикардии в сердечной недостаточности и аритмии.
Для третьей стадии характерны значительные повреждения внутренних органов, деформация тканей, нарушение или прекращение функционирования систем организмов. У пациентов наблюдается:
- Наличие атеросклероза,
- Наличие артериосклероза, который приводит к инфаркту, инсульту,
- Кардиомиопатия,
- Нарушение внутриорганного кровоснабжения,
- Нарушение сердечной деятельности,
- Острая легочная и сердечная недостаточность, аритмия,
- Изменение в головном мозге и щитовидной железе дистрофического и склеротического характера.
Влияние работы почек на гипертонию
Симптоматическая гипертония чаще всего вызывается патологией почек (хроническим гломерулонефритом) или инфекциями мочевой системы.
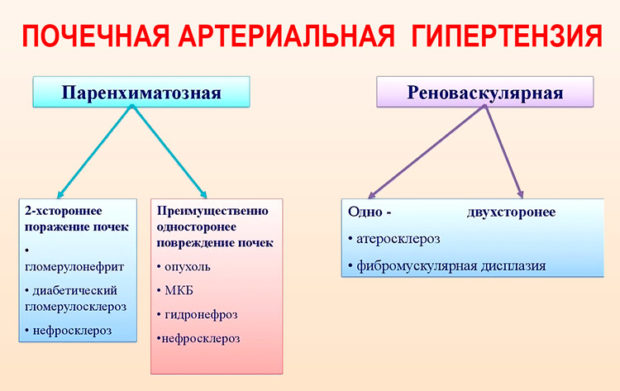
Процесс регулирования АД невозможен без нормальной работы почек. Этот орган вырабатывает важный гормон ренин, который входит в систему РААС (ренин-ангиотензин-альдостероновая система). Она отвечает за водно-солевой обмен и артериальное давление. Стеноз почечных артерий запускает систему РААС. Происходит выработка вазоконстриктора ангиотензина II и спазмы сосудов. Нарушенная микроциркуляция крови приводит к возникновению гипертонической болезни. Жизненно важные органы получают меньше питательных веществ и кислорода, что приводит к нарушению их работы.
Лечение гипертонии
На первой стадии врачи обычно рекомендуют здоровый образ жизни. Этого достаточно для предотвращения развития заболевания. Нужно всего лишь пересмотреть условия и время работы и отдыха, исключить эмоциональные нагрузки и стрессовые ситуации.

Минимизация причин развития АГ также включает в себя:
- Постепенное снижение веса,
- Сокращение в рационе доли животных жиров,
- Употребление большего количества свежих овощей и фруктов,
- Употребление большего количества рыбы и морепродуктов,
- Уменьшение потребления соли,
- Отказ от курения,
- Уменьшение употребления алкоголя,
- Регулярные посильные физические упражнения,
- Прогулки на свежем воздухе,
- Продолжительный сон.
Вторая стадия требует приема лекарственных препаратов, которые назначает врач исходя из анализов и обследования. Дополнительно назначается и немедикаментозная терапия. К ней относится иглоукалывание, фитотерапия, электросон, массаж. При наличии различных синдромов гипертонической болезни лечение должно быть направлено на нормализацию АД и восстановление работы пораженных органов.
Медикаментозное лечение ГБ
Наиболее часто врачи назначают лекарства, которые позволяют:
- Сохранить нормальный обмен углеводов и жиров,
- Вывести из организма лишнюю жидкость,
- Сохранить нормальный уровень электролитов,
- Не спровоцировать привыкания к медикаментам,
- Сохранить нормальное эмоциональное состояние больного.

Лечение должно быть непрерывным. Даже небольшой перерыв в приеме лекарств может спровоцировать развитие криза, привести к инфаркту миокарда и инсульту.
Чтобы повысить эффективность лекарственных препаратов нужно придерживаться несложных правил:
- Принимать медикаменты за час до трапезы или два часа после нее,
- Если таблетки принимаются во время обеда или завтрака, нельзя есть горячую или холодную пищу,
- Нельзя во время приема лекарств есть пищу с высоким содержанием белка — это снижает терапевтический эффект,
- Запивать таблетки только кипяченой водой объемом от 50 до 100 мл.
Монотерапия продолжается, если в ходе лечения наблюдается прогресс. Если же положительный результат не наступает, врач подбирает препараты из разных групп. Так бета-адреноблокатор сочетают с диуретиками или ингибиторами АПФ, антагонистами кальция. Реже врачи подбирают комплекс из ингибиторов АПФ с диуретиками.
Артериальной гипертензией называют патологическое повышение артериального давления, другое название – гипертоническая болезнь. Патогенез гипертонической болезни не прост, на сегодняшний день он изучен не полностью. Принято считать, что основная причина развития кроется в хроническом стрессе.

Артериальной гипертензией называют патологическое повышение артериального давления.
В отличие от гипертонии, которая является симптомом более серьезных патологий, артериальная гипертензия – самостоятельная болезнь, о ней и пойдет речь в статье.
Патогенез
Когда возникает нарушение тонуса периферических сосудов, возникает благоприятная среда для формирования гипертонической болезни. Деформированные кровеносные сосуды не могут обеспечить регуляцию обмена веществ. Перестают правильно выполнять свои функции продолговатый мозг и гипоталамус, в результате нарушенной работы этих органов вырабатывается повышенное количество прессорных веществ.
Цепочка продолжается в артериолах, эти мелкие артерии перестают реагировать на минутный выброс крови из сердца. Давление во внутренних органах повышается из-за того, что артерии не расширяются.
При повышении артериального давления в почках, орган начинает активно вырабатывать ренин. Гормон попадает в кровь, где начинает взаимодействие с самым мощным прессорным веществом – ангиотензиногеном.
[color-box color=”white”]Ангиотензиноген под действием ренина переходит в ангиотензин I, а тот в ангиотензин II. Последний обладает мощным сосудосуживающим свойством. Под влиянием всех этих процессов возникает постоянное повышенное артериальное давление.[/color-box]
Существуют научные предположения, что в основе болезни скрываются наследственные дефекты, которые проявляются под воздействием неблагоприятных факторов, именно они и провоцируют механизм развития гипертонии.
Этиология
Этиология и патогенез гипертонической болезни включают первичную и вторичную гипертонию. Первичная или эссенциальная гипертония – это самостоятельное заболевание, тогда как вторичная или симптоматическая гипертония – следствие более серьезных патологических процессов.
Точные причины гипертонической болезни определить сложно, но зато можно выделить факторы риска, которые провоцируют развитие гипертонии:
- Постоянное напряжение физическое или нервное – длительные стрессы не только дают начало гипертензии артериальной, но и способствуют ее активному прогрессированию, кроме того, они могут вызывать такие опасные последствия, как инсульт и инфаркт.
- Генетическая предрасположенность – ученые доказали, что шансы на развитие гипертензии напрямую зависят от того, у какого количества родственников есть эта болезнь.
- Лишний вес – учтите, что каждые десять килограммов избыточного подкожного и, тем более, висцерального жира увеличивают уровень артериального давления на 2-4 мм рт. ст.
- Профессиональные факторы – постоянное напряжение зрения, воздействие шума или длительное умственное и эмоциональное напряжение повышают артериальное давление и ведут к развитию болезни.
- Чрезмерно соленая пища – за одни сутки человек должен потреблять не более 5 граммов соли, превышение дозировки повышает риск формирования гипертонии.
- Вредные привычки – частое употребление алкоголя, курение, а также чрезмерное потребление кофе повышают давление, кроме гипертонической болезни, возрастает риск инфаркта и инсульта.
- Возрастные изменения – гипертония нередко появляется у юношей в результате бурного роста, а также у женщин в состоянии климакса, когда происходят нарушения гормонального фона.

Вредные привычки – частое употребление алкоголя и курение повышают давление.
[color-box color=”green”]Причиной развития гипертонической болезни могут стать травмы черепа, повышенный уровень холестерина, атеросклероз и болезни почек.[/color-box]
Классификация заболевания – схема
Патогенез гипертонической болезни – схема форм патологии и значений при их развитии:
- При мягкой форме – систолическое 140-180, диастолическое – 90-105;
- При умеренной форме – систолическое 180-210, диастолическое – 105-120;
- При запущенной форме – систолическое более 210, диастолическое – более 120.
Стадии гипертонической болезни:
- Первая стадия – артериальное давление повышается кратковременно, быстро приходит в норму при благоприятных для этого условиях;
- Вторая стадия – высокое артериальное давление уже имеет стабильность, пациенту необходим постоянный прием лекарственных средств;
- Третья стадия – развиваются осложнения артериальной гипертензии, изменения происходят в сосудах и внутренних органах – сердце, мозге головы, почках.

На второй стадии гипертонической болезни пациенту необходим постоянный прием лекарственных средств.
[color-box color=”blue”]Выделяют медленно прогрессирующую болезнь гипертоническую и быстро прогрессирующую, вторую врачи называют злокачественным видом.[/color-box]
Распознать начало болезни можно по развитию начальных симптомов, на фоне переутомления или стресса пациента могут беспокоить:
- Боли в голове и головокружения, чувство тяжести;
- Приступы тошноты;
- Частая тахикардия;
- Ощущение беспокойства.
Когда болезнь переходит во вторую стадию, симптомы проявляются чаще, их появление проходит в виде гипертонических кризов. Гипертоническими кризами называют резкие и неожиданные приступы болезни.
Патология на третьей стадии отличается от первых двух поражением внутренних органов, они проявляются в виде кровоизлияний, нарушений зрения, почечных болезней. Для диагностирования артериальной гипертензии достаточно обычного тонометра.
[color-box color=”white”]Если повышенное давление наблюдалось несколько раз, это может свидетельствовать о развитии заболевания. Для того чтобы поставить точный диагноз врач назначит ультразвуковое исследование сердца, ангиографию сосудов мозга, УЗИ почек, анализы мочи и крови также обязательны.[/color-box]
Определение стадии
Гипертоническая болезнь имеет хроническое течение, как и при любом хроническом заболевании, периоды улучшения сменяются периодами обострения.

При начальной форме гипертонии появляются болевые ощущения в сердце.
Прогрессирование болезни происходит с различным темпом, выше уже упоминалось, что разделяют две формы гипертонию по ее прогрессии. Медленное развитие включает все три стадии, определение каждой в первую очередь основывается на наличии или отсутствии изменений во внутренних органах – сердце, почках, головном мозге, сетчатке глаз.
Внутренние органы остаются неизмененными только на первой стадии патологии. Начальная форма болезни сопровождается повышенной секрецией адреналина и норадреналина, что в большей степени вероятно для юношей в период активного роста и полового развития. Какие проявления характерны для начальной формы гипертонической болезни?
Давление: сбить как препаратами и народными средствами?
Применение шишек сосновых при гипертонии.
Инструкцию по применению препарата Giperium читайте здесь.
Симптомы охватывают сердечную мышцу – болевые ощущения в сердце и тахикардия, боли могут отдавать в предплечье. Другие признаки – покраснение лица и белковой оболочки глаз, повышенная потливость, озноб, чувство страха и внутреннее напряжение.
Увеличение левого желудочка сердца отсутствует, функция почек не изменена, кризы случаются редко. Диастолическое давление 95-104 мм ртутного столба, систолическое – 160-179 мм рт. ст. На протяжении суток показатели давления могут меняться, если человек отдыхает, то давление нормализуется. Вторая стадия уже предполагает изменения во внутренних органах – одного или нескольких. В первую очередь нарушения касаются почек – жидкость задерживается в организме, в результате этого появляются отеки и одутловатость лица.
[morkovin_vg video=”xeBd2zi3FTM;ESGTr56TbTw”]
У больных немеют пальцы, частые жалобы касаются головных болей, из носа течет кровь. Такие исследования, как ЭКГ, рентгенография показывают увеличение левого желудочка, также изменения охватывают глазное дно. Почечный кровоток снижен, замедлена клубочковая фильтрация.
Ренография показывает диффузное двусторонне понижение функции почек. Со стороны ЦНС возможны проявления сосудистой недостаточности, преходящие ишемии. На второй стадии диастолическое давление варьируется от 105 до 114 мм ртутного столба, а систолическое равно 180-200 мм рт. ст.
На последней стадии становятся ярко выраженными патологические изменения во внутренних органах, давление постоянно находится в переделах 200-230/115-129 мм рт. ст. Для состояния характерны скачки давления и его спонтанное понижение.
Часто случаются гипертонические кризы, вместе с ними возникают нарушения мозгового кровообращения, параличи, парезы. Изменения затрагивают почки, орган подвергается артериологиалинозу, артериолосклерозу. Такие состояния провоцируют первично сморщенную почку, которая становится первым шагом к хронической почечной недостаточности.
Про симптомы и первую помощь криза рекомендуем ознакомиться в этой статье.