Бактериальный вагиноз – симптомы, причины и лечение
Бактериальный вагиноз (или гарднереллез) – распространенное заболевание женщин, причем женщин молодых, репродуктивного возраста. Заболевание развивается на фоне нарушения баланса бактерий во влагалище.
Влагалище здоровой женщины — сбалансированная среда, где сосуществуют более 2019 видов микроорганизмов, каждому из которых отведена своя роль; они образуют нормальную вагинальную микрофлору. Особую роль в ней выполняют лактобактерии, или лактобациллы (Lactobacillus spp.), а также бифидобактерии и пропионовокислые бактерии.
Лактобациллы (их в норме – почти 90%) — молочнокислые бактерии, выполняют первостепенную задачу — вырабатывают перекись водорода, создавая во влагалище кислую среду (рН 3,8 — 4,5). Именно такая среда сдерживает и уравновешивает агрессивную активность других (анаэробных) представителей, обитающих во влагалище.
«Пусковой механизм» бактериального вагиноза –это всегда уменьшение числа полезных лактобактерий во влагалищной среде (или вовсе их исчезновение), что снижает концентрацию молочной кислоты во влагалище. Активизируются условно-патогенные (не опасные в нормальных условиях) анаэробные микроорганизмы, в первую очередь – гарднереллы (Gardnerella vaginalis), которые и занимают освободившуюся нишу. Число их возрастает в 5-6 раз. Гарднереллы заселяют влагалище в виде колоний, а образуемые ими летучие соединения – амины — имеют характерный запах (тухлой рыбы).
Бактериальный вагиноз (или гарднереллез) – распространенное заболевание женщин, причем женщин молодых, репродуктивного возраста. Заболевание развивается на фоне нарушения баланса бактерий во влагалище.
Влагалище здоровой женщины — сбалансированная среда, где сосуществуют более 2019 видов микроорганизмов, каждому из которых отведена своя роль; они образуют нормальную вагинальную микрофлору. Особую роль в ней выполняют лактобактерии, или лактобациллы (Lactobacillus spp.), а также бифидобактерии и пропионовокислые бактерии.
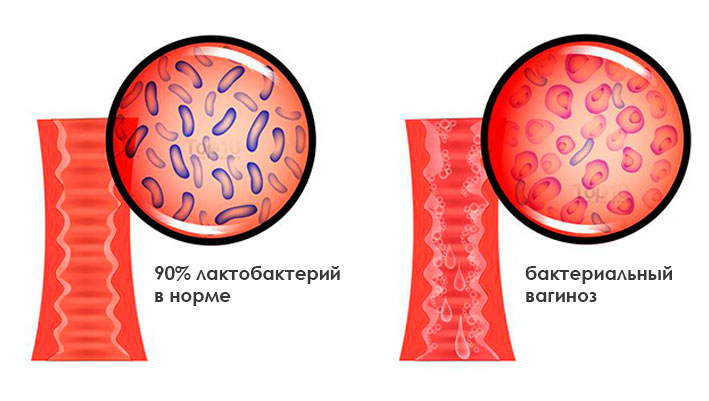
Лактобациллы (их в норме – почти 90%) — молочнокислые бактерии, выполняют первостепенную задачу — вырабатывают перекись водорода, создавая во влагалище кислую среду (рН 3,8 — 4,5). Именно такая среда сдерживает и уравновешивает агрессивную активность других (анаэробных) представителей, обитающих во влагалище.
«Пусковой механизм» бактериального вагиноза –это всегда уменьшение числа полезных лактобактерий во влагалищной среде (или вовсе их исчезновение), что снижает концентрацию молочной кислоты во влагалище. Активизируются условно-патогенные (не опасные в нормальных условиях) анаэробные микроорганизмы, в первую очередь – гарднереллы (Gardnerella vaginalis), которые и занимают освободившуюся нишу. Число их возрастает в 5-6 раз. Гарднереллы заселяют влагалище в виде колоний, а образуемые ими летучие соединения – амины — имеют характерный запах (тухлой рыбы).
Симптомы бактериального вагиноза у женщин
Бактериальный вагиноз имеет 2 варианта течения: с характерными симптомами заболевания и без симптомов. Женщины обращают внимание на обильные, иногда пенящиеся, выделения из влагалища, напоминающие запахом тухлую рыбу. Запах может усиливаться перед и после менструации, во время полового акта.
В ходе болезни вязкость и цвет выделений могут меняться. Так, в начале гарнереллеза симптомы сводятся к появлению белей жидковато-слизистой консистенции, при затяжном течении они становятся густыми и вязкими. Цвет выделений может приобрести желтовато-зеленую окраску. Как правило, процесс затягивается на 2 -3 года.
Часто единственный признак гарднереллеза у женщин – появление серо-беловатых выделений (белей) из половых путей. Обращает внимание и запах белей, аналогичный запаху тухлой рыбы. Но довольно часто бактериальный вагиноз вообще не проявляется. Приблизительно в 45% случаев бактериальный вагиноз протекает у женщин бессимптомно, и это усложняет процесс диагностики.
К выделениям могут добавляться и другие симптомы: боль и неприятные ощущения в области гениталий, возникающие при половом акте – диспареуния, зуд и жжение в области наружных половых органов.
При таких симптомах бактериальный вагиноз заподозрить несложно. Однако приблизительно у половины пациенток заболевание протекает бессимптомно: положительные лабораторные признаки бактериального вагиноза и отсутствие клинических симптомов. В этом случае на мысль о возможном бактериальном вагинозе наводят частые и тяжело протекающие воспалительные заболевания и регулярно возникающие рецидивы после проведенного лечения.
Почему симптомы гарднереллеза у мужчин часто стерты?
«Сильная половина» получает бактерию Gardnerella vaginalis, возбудителя гарднереллеза, от инфицированной женщины во время полового акта. Но, в отличие от женщины, гарднереллез у мужчины чаще наблюдают в формате носительства. Это объясняют особенности урогенитального тракта, в нижние отделы которого попадает и где задерживается гарднерелла. В этот период, сам того не ведая (поскольку отсутствуют симптомы) мужчина опасен для своих партнерш, поскольку заражает их при половом контакте.
Если на фоне Gardnerella vaginalis в мочеполовой системе мужчины развивается воспаление, симптоматика становится ярче: явления уретрита (болезненное мочеиспускании, боль и жжение в уретре), а далее – воспаление головки полового члена (отек, боль, выделения с неприятным запахом). Симптомы гарднереллеза у мужчины в форме неспецифического воспаления помогают врачу быстро поставить диагноз и назначить лечение.
Общие сведения
Бактериальный вагиноз – гинекологическое инфекционное не воспалительное заболевание. Характерно возникновение болезни вследствие половых контактов. По статистике вагинозом страдают 20% женщин репродуктивного возраста. Характеризуется заболевание изменениями влагалищной среды и флоры, понижается выработка молочной кислоты и снижается рН влагалищной среды. Таким образом, возникшая нейтральная среда не препятствует развитию различных микробов, в том числе трихомонад.
Микрофлору влагалища можно представить в виде подвижной экосистемы. В нормальном состоянии микрофлора влагалища содержит лактобациллы, которые играют защитную функцию. Лактобациллы перерабатывая гликоген (у женщин репродуктивного возраста эпителиальные клетки влагалища содержат гликоген в большом количестве) в молочную кислоту, тем самым, понижая кислотность влагалища. Кроме этого, лактобациллы способны образовывать перекись водорода. Перекись водорода и кислая среда влагалища подавляют размножение условно-патогенных бактерий (стрептококков, стафилококков, анаэробных бактерий, кишечной палочки, Mobiluncus spp, Gardnerella vaginalis.). Которые в небольших количествах выявляются в микрофлоре влагалища подавляющего большинства женщин.
Если в организме снижается доля лактобацилл то вместо них в экосистеме занимают условно-патогенные бактерии (Gardnerella vaginalis в первую очередь). Последние способствуют выделению летучих амин, которые по запаху сравнимы с запахом тухлой рыбы.
Бактериальный вагиноз не передается половым путем, поскольку не является венерическим заболеванием. Бактерии возбудители бактериального вагиноза (прежде всего Gardnerella vaginalis) могут передаваться при половых контактах. Но их передача от женщине к женщине не может служить основной причиной заболевания. Поскольку в небольших количествах эти микробы входят в состав микрофлоры влагалища подавляющего большинства женщин.
Незащищенные половые контакты, тем не менее, могут играть определенную роль в появлении бактериального вагиноза. Тут все дело не в инфекционном заражении, а в том, что семя полового партнера или нескольких половых партнеров являются причиной изменения микрофлоры влагалища.
Основной причиной заболевания служат не просто присутствие бактерий-возбудителей бактериального вагиноза (они присутствуют почти у каждой женщины в малых количестве), а изменение пропорций условно-патогенных микробов (которые вызывают бактериальный вагиноз) и лактобацилл. Доля лактобацилл при бактериальном вагинозе снижается, а доля возбудителей болезни увеличивается. Поэтому бактериальный вагиноз в медицине носит название дисбактериозом влагалища.
К возникновению бактериального вагиноза могут приводить как внутренние влияния организма, так и внешние воздействия, так называемые экзогенные и эндогенные факторы. Это могут быть изменения гормонального фона, снижение иммунной защиты, нарушения в работе кишечника, в частности микробиоценоз. Вызвать заболевание могут и такие причины как применение антибиотиков, гормональных препаратов, иммунодепрессантов, а также перенесенные ранее воспалительные заболевания мочеполовой системы.
Бактерии-возбудители бактериального вагиноза не опасны для мужчин. Мужчины, у которых был обнаружен возбудитель Gardnerella vaginalis, как и половые партнеры больных бактериальным вагинозом женщин, в лечении не нуждаются.
Симптомы бактериального вагиноза
 Бактериальный вагиноз не имеет специфических признаков. Для заболевания характерны некоторые клинические проявления, это обильные кремообразные выделения из влагалища. Они однородные имеют серовато-белый цвет, зачастую прилипают к стенкам влагалища. Из-за распада аминов, которые вырабатывают бактерии, влагалищные выделения зачастую имеют неприятный, так называемый «рыбный» запах. Выделения вызывают такие симптомы бактериального вагиноза как жжение и зуд во влагалище. Часто это становится причиной воспалительных заболеваний женских половых органов, неприятных иногда болезненных ощущений во время полового акта.
Бактериальный вагиноз не имеет специфических признаков. Для заболевания характерны некоторые клинические проявления, это обильные кремообразные выделения из влагалища. Они однородные имеют серовато-белый цвет, зачастую прилипают к стенкам влагалища. Из-за распада аминов, которые вырабатывают бактерии, влагалищные выделения зачастую имеют неприятный, так называемый «рыбный» запах. Выделения вызывают такие симптомы бактериального вагиноза как жжение и зуд во влагалище. Часто это становится причиной воспалительных заболеваний женских половых органов, неприятных иногда болезненных ощущений во время полового акта.
Существуют несколько типов вагинита, для каждого из них существует своя симптоматика:
- Аэробный вагинит – появляется в результате попадания на слизистую аэробной микрофлоры, во время единовременного снижения нормальной лактофлоры влагалища.
- Трихомонадный вагинит – является одним из самых распространенных типов вагинита.
- Кандидозный вагинит – воспалительный грибок, основными возбудителями которого служат дрожжеподобные грибки Candida.
- Аллергический вагинит – является одним из видов генитальной аллергии, который вызывается использованием препаратов для предотвращения нежелательной беременности или лечения заболевания половых органов.
- Десквамативный воспалительный вагинит — один из видов неспецифического вагинита.
Диагностика бактериального вагиноза
Диагностирование заболевания проводят в несколько этапов. В первую очередь проводится лабораторное исследование мазков на наличие ключевых клеток. При окрашивании мазка метиленовым синим можно обнаружить плоские эпителиальные клетки, к которым прикреплены гарднереллы, из-за чего клетки приобретают как бы приперченный вид. Помимо этого лабораторный анализ мазков включает аминовый тест. При исследовании влагалищные выделения разбавляются с 5-10% раствором гидроокиси калия. Возникающий при этом запах, рыбы или точнее говоря аминовый запах говорит о наличии заболевания.
Диагностика бактериального вагиноза также включает определение уровня рН микрофлоры влагалища. Для этого непосредственно во время осмотра на гинекологическом кресле врач вводит с помощью пинцета рН бумагу в секрет влагалишного свода. Наличие заболевания определяется при рН 4,5.
Наличие всех этих признаков, а также симптомы бактериального вагиноза точно подтверждают диагноз. Диагностировать заболевание можно и методом выделения чистой культуры бактерий, но такая диагностика малоэффективна. Это связано с тем что более 58% здоровых женщин имеют высокий уровень микробов Gardnerella vaginalis в влагалищном секрете.
Лечение бактериального вагиноза
 Заболевание требует консервативного лечения. Назначается прием антибиотиков, таких как метронидазол, клиндамицин, тинидазол. Они производятся в препаратах для перорального и вагинального использования. Это Флагил, метрогель, клеоцин, тиндамакс. Влагалишные препараты более эффективны, их чаще включают в лечение бактериального вагиноза. Они вызывают меньше побочных эффектов, но остается риск возникновения молочницы.
Заболевание требует консервативного лечения. Назначается прием антибиотиков, таких как метронидазол, клиндамицин, тинидазол. Они производятся в препаратах для перорального и вагинального использования. Это Флагил, метрогель, клеоцин, тиндамакс. Влагалишные препараты более эффективны, их чаще включают в лечение бактериального вагиноза. Они вызывают меньше побочных эффектов, но остается риск возникновения молочницы.
Оптимальным способом лечением бактериального вагиноза служит метронидазол (например, трихопол) принимать в течение 7 суток 2 раза в день по 500 мг внутрь. Иногда препарат тяжело переносится (может вызвать тошноту). Совершенно не совместим с алкоголем. Но системное лечение может снизить вероятность осложнений вызванных бактериальным вагинозом.
Резервные препараты:
Клиндамицин (далацин, климицин) в течение 7 суток 2 раза в день по 300 мг внутрь. Клиндамицин способствует подавлению роста не только бактерий Gardnerella vaginalis, но также и лактобациллов (Lactobacillus spp.). Клиндамицин назначается в случае непереносимости больными метронидазола.
Крем Клиндамицин, с концентрацией в 2% (далацин) вводят с помощью прилагаемого аппликатора во влагалище в течение 5 суток 1 раз в день (на ночь). Конечно, местное лечение переносится гораздо лучше, однако менее эффективно системного лечения снижает риск осложнения бактериального вагиноза.
Гель Метронидазол, 0,75% (Метрогил, флагил) вводят во влагалище при помощи прилагаемого аппликатора в течение 5 дней 2 раза в сутки. Как и с предыдущим препаратом, местное лечение переносится гораздо лучше, однако менее эффективно системного лечения снижает риск возникновения осложнений бактериального вагиноза.
Существует иное лечение бактериального вагиноза, его система состоит из двух этапов. Во-первых, необходимо подавить размножение патогенов. Для этих целей используется орошения растворами борной и молочной кислот, но есть и более современные медицинские препараты. А именно, препарат флуомизин — антисептическое лекарство широкого спектра воздействия — применяется интравагинально по одному разу (по одной таблетке) в течение 6 дней.
Стоит отметить, что данный препарат можно использовать в процессе беременности для санации родовых каналов. Она выполняется по той же схеме, начало терапевтического лечения — за 6-7 дней до ПДР.
На второй стадии осуществляется восстановление биоценоза влагалища. Для этих целей используются местно эубиотики, лекарственные седства, содержащие штаммы лакто- и бифидобактерий.
Осложнения бактериального вагиноза: неприятный запах выделений, дискомфорт, зуд; развитие эндометрита (после кесарева сечения, послеабортного, послеродового); риски преждевременных родов и выкидыша на поздних сроках беременности.
Доктора
Лекарства
Список источников
- Кира Е.Ф. Бактериальный вагиноз.-СПб.: «Нева Люкс», 2001.
- Анкирская А.С. Бактериальный вагиноз. Акушерство и гинекология. 1995
- Айламазян Э.К. Акушерство: национальное руководство / Э.К. Айламазян, В.И. Кулаков, В.Е. Ра-дзинский. — М.: ГЭОТАР-Медиа, 2007. — 1200с

Бактериальный вагиноз – инфекционное невоспалительное поражение влагалища, при котором нормальная флора замещается полимикробными ассоциациями условно патогенных бактерий. Бактериальный вагиноз возникает на фоне нарушений иммунитета, воспалительных заболеваний репродуктивной системы, нарушений менструального цикла, продолжительного использования внутриматочной спирали, бессистемного приема антибиотиков и гормональных препаратов. Сопровождается обильными выделениями с неприятным запахом. Иногда протекает бессимптомно. Диагноз устанавливается на основании жалоб, анамнеза и данных специальных тестов. Лечение – местная и общая фармакотерапия.
Общие сведения
Бактериальный вагиноз – невоспалительный инфекционный процесс, при котором нормальная лактофлора влагалища замещается ассоциациями анаэробов. Является широко распространенной патологией, диагностируется у 21-33% пациенток, обращающихся к гинекологам. Может протекать скрыто или с явной клинической симптоматикой. При улучшении общего состояния организма симптомы бактериального вагиноза исчезают или сглаживаются, при воздействии различных эндогенных и экзогенных факторов появляются вновь, что обуславливает длительное рецидивирующее течение болезни. Патология не относится к венерическим заболеваниям. Из-за гормональных изменений нередко возникает в период гестации и климакса. Лечение бактериального вагиноза осуществляют специалисты в сфере гинекологии.

Бактериальный вагиноз
Причины бактериального вагиноза
В норме более 95% микрофлоры влагалища у женщин детородного возраста составляют аэробные и анаэробные лактобактерии. В остальные 5% входят более 40 видов различных микроорганизмов. Соотношение анаэробов и аэробов в здоровой влагалищной микрофлоре составляет 10:1. Лактобактерии являются основой естественного барьера между внешней средой и полостью матки. Благодаря кислотообразованию и выделению перекиси водорода они создают кислую среду, препятствующую размножению патогенных и условно патогенных микробов.
При неблагоприятных условиях, возникающих под влиянием одного или нескольких эндогенных и экзогенных факторов, количественный и качественный состав микрофлоры меняется. Число лактобактерий уменьшается, начинают активно размножаться другие микроорганизмы, в первую очередь – облигатные анаэробы. Общее количество бактерий увеличивается. Развивается бактериальный вагиноз. Отличительной особенностью данной патологии является отсутствие специфического возбудителя. Причиной инфекционного процесса становится не один вид микроорганизмов, а полимикробные ассоциации.
Бактериальный вагиноз может возникать при иммунных нарушениях в результате общего ослабления организма, острых и хронических инфекционных заболеваний. Еще одним фактором, способствующим развитию бактериального вагиноза, являются изменения гормонального фона при смене фазы менструального цикла, аменорее, олигоменорее, однофазных циклах, в период гестации, в подростковом и климактерическом возрасте. Большое значение имеет прием гормональных средств (кортикостероидов, оральных контрацептивов), антибактериальных, противовирусных и противогрибковых препаратов.
Вероятность возникновения бактериального вагиноза увеличивается при несоблюдении правил гигиены, частых спринцеваниях, повышенной лучевой нагрузке (лучевой терапии, облучении при профессиональном контакте с радиоактивными веществами), пороках развития репродуктивной системы, состояниях после оперативных вмешательств, полипах и кистах влагалища, применении внутриматочной спирали, диафрагм, тампонов и спермицидов. В число факторов риска развития бактериального вагиноза также включают состояния после абортов и родов, атрофические изменения слизистой оболочки влагалища и кишечный дисбактериоз.
Симптомы бактериального вагиноза
Самым характерным и зачастую единственным симптомом бактериального вагиноза являются выделения из половых путей, часто с неприятным запахом, похожим на запах несвежей рыбы. Обычно бели жидкие, белые либо слегка сероватые. Могут быть обильными, постоянными, сохраняющимися в течение нескольких лет, или скудными, кратковременными, появляющимися время от времени. Среднее количество белей при бактериальном вагинозе – около 20 мл в сутки, что в 10 раз превышает объем нормальных выделений. При длительном течении заболевания (в течение нескольких лет) цвет и консистенция выделений нередко меняются. Бели становятся более густыми, пенистыми, липкими, желтоватыми или зеленоватыми.
Характер и количество белей при бактериальном вагинозе варьируются в зависимости от возраста, общего состояния здоровья, психического и эмоционального состояния женщины (психических травм и интенсивных стрессов), сексуальной активности, фазы менструального цикла, эндокринных расстройств, болезней репродуктивной системы и соматических заболеваний. В отдельных случаях пациентки с бактериальным вагинозом предъявляют жалобы на жжение, зуд, нарушения мочеиспускания, боли или неприятные ощущения во время интимной близости.
Возможно острое либо торпидное, бессимптомное, моносимптомное (только с выделениями) либо полисимптомное течение заболевания. У одних пациенток проявления бактериального вагиноза сохраняются в течение длительного времени, у других периодически возникают под действием неблагоприятных факторов. При сборе анамнеза выясняется, что более 90% больных с подозрением на бактериальный вагиноз раньше обращались к гинекологу и другим специалистам с жалобами на выделения и иные симптомы. Три четверти пациенток неоднократно лечились от неспецифического вагинита, используя антибактериальные свечи и принимая различные пероральные антибактериальные средства.
В ходе гинекологического осмотра больной с бактериальным вагинозом признаки воспаления не обнаруживаются. Стенки влагалища обычно розовые, у пациенток климактерического возраста иногда выявляются небольшие красноватые пятнышки. Выделения при бактериальном вагинозе равномерно распределены по стенкам влагалища, хорошо удаляются ватным тампоном. При измерении с использованием индикаторной полоски определяется pH более 4,5. При смешивании белей с 10% раствором гидроксида калия отмечается появление или усиление запаха гнилой рыбы. При кольпоскопии отек, гиперемия, инфильтрация и кровоизлияния отсутствуют. У 39% пациенток с бактериальным вагинозом диагностируются патологические изменения влагалищной части шейки: рубцы, эрозии, эктропион или цервицит.
Диагностика бактериального вагиноза
Диагноз «бактериальный вагиноз» устанавливают на основании жалоб, анамнеза, данных гинекологического осмотра и результатов специальных тестов. В ходе опроса врач уточняет, страдает ли женщина болезнями репродуктивной системы, эндокринными и соматическими заболеваниями, принимает ли она гормональные препараты и антибактериальные средства, использует ли средства контрацепции, были ли в анамнезе роды, аборты и оперативные вмешательства на половых органах, какова интенсивность половой жизни и пр.
Основным лабораторным исследованием при бактериальном вагинозе является микроскопия мазков, взятых с заднего свода и окрашенных по Грамму. В ходе микроскопии оценивают количество лейкоцитов, изучают формы и типы микроорганизмов, входящих в состав микрофлоры влагалища. Наличие большого числа анаэробов при снижении количества лактобацилл свидетельствует о наличии бактериального вагиноза. Характерным признаком болезни являются ключевые клетки – зрелые клетки эпителия, на мембране которых выявляются различные микроорганизмы (гарднерелла, кокки, мобилункус). В норме такие клетки, как правило, не обнаруживаются. В отдельных случаях возможна ложная диагностика бактериального вагиноза, обусловленная наличием в мазке клеток эпителия с адгезированными лактобактериями.
В некоторых работах, посвященных исследованиям бактериального вагиноза, упоминаются серологические, иммуноферментные и культуральные методы диагностики данной патологии, однако, такие методики пока представляют чисто научный интерес и не используются в широкой клинической практике. Диагностическими критериями бактериального вагиноза служат наличие специфических белей, выявление ключевых клеток при микроскопии мазка, pH более 4,5 и появление запаха несвежей рыбы при реакции белей с гидроксидом калия. Для постановки диагноза «бактериальный вагиноз» требуется наличие хотя бы трех критериев из четырех.
При выявлении сопутствующей патологии могут потребоваться дополнительные обследования и консультации различных специалистов. Больных с бактериальным вагинозом могут направить на консультацию к терапевту, эндокринологу, урологу, венерологу, микологу либо гастроэнтерологу. При необходимости назначают УЗИ органов малого таза, общие анализы крови и мочи, биохимический анализ крови, анализ кала на дисбактериоз, анализ крови на гормоны и другие исследования.
Бактериальный вагиноз дифференцируют с гонореей, трихомониазом, вагинальным кандидозом и неспецифическим вагинитом. Отличительными признаками гонореи являются жидкие выделения с желтоватым либо зеленоватым оттенком в сочетании с болезненным мочеиспусканием. О наличии трихомониаза свидетельствуют обильные липкие или пенистые серо-желто-зеленые выделения, возможно с несвежим запахом. Иногда бели сочетаются с зудом и болезненностью при мочеиспускании. Кандидоз можно заподозрить при появлении хлопьевидных творожистых белых выделений в сочетании с жжением и зудом влагалища. Для исключения перечисленных заболеваний требуются специальные лабораторные исследования.
Лечение и профилактика бактериального вагиноза
Схему лечения определяют индивидуально с учетом выраженности симптомов, длительности и формы бактериального вагиноза, наличия сопутствующих воспалительных процессов, изменений репродуктивной системы, соматических и эндокринных заболеваний. Лечение включает в себя два этапа: прием антибактериальных средств и восстановление нормальной микрофлоры. На весь период терапии пациентке с бактериальным вагинозом рекомендуют исключить алкогольные напитки, ограничить прием острой и пряной пищи.
На первом этапе назначают метронидазол или клиндамицин перорально либо интравагинально, в виде вагинальных таблеток, свечей или кремов. Продолжительность приема перечисленных средств при бактериальном вагинозе составляет 7-10 суток. При необходимости одновременно применяют иммунокорректоры и антигистаминные средства. Для профилактики кандидоза (особенно актуально – при наличии грибкового поражения в анамнезе) используют противогрибковые препараты. Для коррекции pH вводят местные средства с высоким содержанием молочной кислоты.
Спустя 1-2 недели после завершения первого этапа лечения проводят повторный осмотр и лабораторные тесты для оценки эффективности терапии бактериального вагиноза. Еще спустя 2-3 суток начинают второй этап, основной задачей которого является восстановление нормальной лактофлоры. Применяют пробиотики и эубиотики. В 90% случаев результатом лечения становится нормализация влагалищной микрофлоры. Тесты повторяют через 10 суток и 1-1,5 мес. после завершения второго этапа терапии. При упорном течении бактериального вагиноза назначают дополнительные обследования для выявления патогенных факторов, способствующих развитию рецидивов заболевания.
К числу мер по предотвращению и своевременному выявлению бактериального вагиноза относят соблюдение правил интимной гигиены, продуманное использование гигиенических средств, исключение частых спринцеваний и рациональный подбор способов предохранения с учетом интенсивности половой жизни, состояния здоровья и гормонального фона пациентки. Следует избегать бесконтрольного приема антибактериальных и противогрибковых препаратов, своевременно обращаться к врачу при появлении симптомов воспалительных заболеваний, регулярно посещать гинеколога для проведения профилактических осмотров, осуществлять лечение дисбактериоза кишечника.